Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Revista Salud Pública Boliviana
versión impresa ISSN 4321-1234
Rev. Salud Pública n.60 La Paz sep. 2013
ARTICULO ORIGINAL
VIH y sida en Bolivia ¿Dónde estamos y hacia dónde vamos? Documento para la discusión y el análisis
Gracia Violeta Ross11
1. SITUACIÓN ACTUAL DE LA EPIDEMIA DEL VIH EN BOLIVIA
La epidemia del VIH en el mundo tiene más de 30 años de existencia. Los avances en la respuesta programática y científica han sido notables, pero persisten varios desafíos desde el registro de los primeros casos.
En Bolivia, según información del Programa Nacional de ITS/VIH/SIDA12 provista a los medios de comunicación masiva, existen 10.420 casos de VIH y sida desde 1984, año en que se registró el primer caso de VIH en Bolivia, con una tendencia al incremento de casos, el aumento de mujeres y personas jóvenes. Bolivia tiene una epidemia del VIH definida como "concentrada"13 en grupos vulnerables y en algunas zonas geográficas. El Programa Nacional de ITS/VIH/SIDA señala que "hasta 2013 marzo, en Bolivia 9 de cada 10.000 personas viven con VIH/SIDA. La prevalencia de SIDA es de 92 por millón de habitantes".
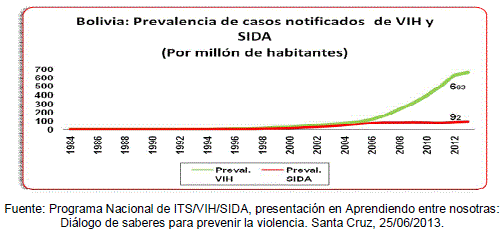
De los 10.420 casos registrados desde 1984 hasta julio de 2013, más de 2000 personas viviendo con el VIH (PVVS) se encontraban ligados a los servicios de atención de los CDVIRs (Centros Departamentales de Vigilancia y Referencia del VIH) dependientes de los SEDES, en los cuales reciben terapia antirretroviral (TARV) de forma gratuita gracias al financiamiento del FM.
Santa Cruz concentra el 56% de los casos, seguido por Cochabamba (20%) y La Paz /16%); estos tres departamentos representan el 90% de los casos.
El 63% de los casos son de sexo masculino y el 37% son de sexo femenino. La razón hombre-mujer aumentó de 10 a 1 en 1984 a 1.8 a 1 en 2013, con una tendencia a igualarse en algunas ciudades como Santa Cruz y El Alto, especialmente entre la población más joven.
Las edades más afectadas se encuentran entre los 15 y 35 años de edad, es decir la Población Económicamente Activa (PEA) y en edad reproductiva.
2. DESAFÍOS PENDIENTES EN POLÍTICAS PÚBLICAS EN VIH
A pesar de los avances en VIH y sida, en Bolivia, todavía estamos viviendo el comienzo de una respuesta de país a esta epidemia.
2.1 Políticas Públicas para la atención y prevención en VIH y sida
Las actividades en salud pública en VIH y sida en Bolivia, en general se han originado en respuesta a las demandas de las PVVS. Comenzando el año 2002, fecha en que se fundó la Red Nacional de Personas Viviendo con el VIH y sida (REDBOL), como una respuesta a la estigmatización y desatención que las PVVS experimentaban. En aquel entonces, REDBOL presentó la solicitud de Medidas Cautelares de 52 PVVS, ante la Comisión Interamericana de Derechos Humanos solicitando que se adopten "medidas cautelares para prevenir su muerte". La Comisión falló a favor de las PVVS y recomendó la provisión inmediata de TARV al estado boliviano, quienes comenzaron a entregar ARVs el año 2004 cuando solamente 22 de los 52 seguían vivos.
Las primeras donaciones de medicamentos ARV provenían del Brasil, los que se siguen utilizando hasta la fecha. A partir del 2004, la llegada del financiamiento del FM facilitó el funcionamiento regular del Programa Nacional de VIH y sida, la oferta de pruebas del VIH de forma gratuita para grupos específicos, la provisión de TARV a las PVVS, la realización de pruebas de seguimiento (Carga Viral, CD4, Química Sanguínea), la mayor oferta de pruebas de diagnóstico del VIH (ELISA, Western Blott y Pruebas Rápidas), la realización de actividades de IEC e inclusive el pago de una parte de los recursos humanos del Programa Nacional de VIH y sida y de los CDVIRS.
En los últimos años y en seguimiento a la política de no dependencia del FM ha posibilitado que algunos municipios del país comiencen a comprar las pruebas rápidas del VIH destinadas a mujeres embarazadas. Hoy en día, el Ministerio de Salud y Deportes ha anunciado que se destinarán recursos del TGN para la compra de algunos medicamentos ARV. La población general se encuentra más informada sobre las formas de transmisión del VIH y podemos decir que se tiene un marco legal que protege la mayoría de los derechos humanos de las PVVS.
Sin embargo, aún no podemos hablar de una política de prevención y atención en VIH que sea realmente independiente de la cooperación internacional. Por ejemplo, a la fecha no se dispone de un paquete de prevención del VIH adecuado a la identidad étnica y cultural, las edades y el género. Las mujeres acceden a la prueba gratuita del VIH solamente en caso de estar embarazadas, ejercer el trabajo sexual o ser usuarias de drogas, la población joven no dispone de condones e información adecuada a su edad y necesidades. Si bien Bolivia cuenta con una ley específica en VIH (Ley 372914), no existe jurisprudencia de casos ganados y mucho menos una asignación presupuestaria ligada a ese marco normativo.
Asimismo queda pendiente la integración de la prevención y atención en VIH al sistema de salud del país, sea a través de la política SAFCI, el SUS o cualquier otro mecanismo. Actualmente solo el SUMI incluye prestaciones en VIH para los niños y niñas (hasta los 5 años) nacidos de mujeres viviendo con el VIH. No existe otro seguro que incluya prestaciones para las PVVS de forma universal, excepto el SUSAT en Tarija y algunos seguros privados, pero con muchas dificultades.
2.2 Adecuación del marco normativo en VIH a la CPE
Luego de lograr el acceso a los TARV, REDBOL se concentró en elaborar y negociar la Ley 3729, misma que fue sancionada como ley el 08/08/2007 y su Decreto Reglamentario Nro. 0451 aprobado el 17/03/2010. Esta ley hasta la fecha no tiene ninguna asignación presupuestaria, a pesar que el actual gobierno ha mostrado la disposición de incrementar la partida 342 para compras específicas relacionadas al VIH.
La ley 3729, habiendo sido sancionada antes de la Constitución Política del Estado (CPE), debe adecuarse a la misma y especialmente al escenario de las autonomías y la descentralización, esta tarea está pendiente y este escenario autonómico, aún por configurarse.
El Ministerio de Salud y Deportes a través del CONASIDA (Consejo Nacional de VIH y sida), ha encaminado a una Comisión de Modificación de la Ley 3729, especialmente en los artículos referidos al financiamiento de las actividades de prevención y atención del VIH acorde a las competencias del nivel nacional, departamental y municipal. Esta comisión ha finalizado su trabajo y se espera que la entrega de anteproyecto de ley que modifica a la ley 3729, sea entregado a las instancias correspondientes en los próximos meses.
2.3 Acciones para detener el estigma y la discriminación contra las PVVS
El estigma y la discriminación contra las PVVS se remonta a los primeros casos de 1984, donde la reacción de la población incluía actitudes tan discriminatorias como echar a una PVVS a vivir en la casa del perro, quemar su ropa, abandonarles en hospitales públicos, negarles la atención, negar el acceso a centros de estudio y laborales.
A medida que se ha conocido la información de cómo se transmite el VIH, la población ha reaccionado con más respeto; sin embargo, las actitudes de estigma y discriminación persisten, creando barreras para el acceso a la atención, la detección y tratamiento temprano de casos y la información a la población en general.
Un informe15 del Ministerio de Salud y Deportes16 señala que el estigma y la discriminación contra las PVVS en Bolivia persisten, siendo los ámbitos más discriminatorios, los centros de salud y las familias (especialmente en poblaciones indígenas y rurales), lo que obliga a muchas PVVS a ocultar su diagnóstico VIH positivo y probablemente, la imposibilidad de acceder a los servicios de atención, aun en el caso de que son gratuitos.
2.4 Sostenibilidad de las acciones de prevención y atención en VIH
Actualmente, la mayoría de las actividades en prevención y atención en VIH se financian gracias a los recursos donados por el FM a Bolivia, mismo que finalizará el año 2015. Según la OPS17, Bolivia se encuentra entre los países que tienen hasta un 70% o más de dependencia de la cooperación internacional en políticas de atención y prevención en VIH.
La crisis financiera mundial ha ocasionado que algunos países donantes se retiren del financiamiento en VIH, haciendo sus criterios de elegibilidad más estrictos. Una de las decisiones más recientes del la Junta de Gobierno del FM, señala que el financiamiento para VIH en países de ingresos medios, como es el caso de Bolivia, se limitará a aquellos que tengan alta prevalencia de VIH y altos índices de pobreza.
Bolivia habiendo incrementado sus indicadores macroeconómicos gracias a las exportaciones de gas y otros, ha aumentado su PIB (Producto Interno Bruto); mientras que la prevalencia del VIH es de 92 por millón de habitantes (0.09%). Deesta manera, en un escenario global, Bolivia no se percibe como una prioridadpara la cooperación internacional que es cada vez más limitada.
3. HACIA DÓNDE SE DIRIGE LA EPIDEMIA DEL VIH EN BOLIVIA
Desde el 2004, la información del Programa Nacional de ITS/VIH/SIDA está más sistematizada y se puede hacer un seguimiento de los compromisos asumidos.
REDBOL a través de los testimonios de sus miembros, analiza información de tipo cualitativo que indica las tendencias de la transmisión del VIH, los escenarios y poblaciones afectadas actualmente, los desafíos de las PVVS en tiempos de acceso universal al TARV, así como las posibles tendencias de la transmisión del VIH.
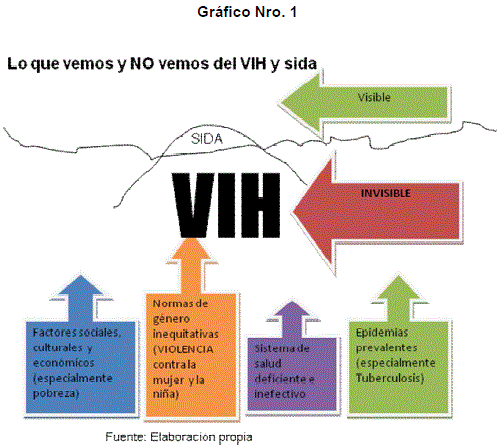
En este sentido y, con el objetivo de diseñar políticas públicas de prevención y atención en VIH, es importante entender no solamente dónde ya sabemos que está la epidemia del VIH, información que conocemos medianamente; sino comprender los factores sociales y culturales que facilitarían la expansión del VIH hacia nuevas poblaciones y escenarios que hasta la fecha no hemos detectado como prioritarios.
3.1 VIH en los jóvenes
Los últimos años han sido el escenario temporal donde el incremento en casos de jóvenes ha sido más conocido, para REDBOL, esto implica asumir la atención y prevención del VIH en la niñez en Bolivia. REDBOL ha conocido a PVVS que han fallecido por enfermedades relacionadas al VIH a los 16 años, implicando esto que han adquirido el VIH a una edad tan joven como los 11 años.
REDBOL cuando habla de la niñez y el VIH, habla de:
* Niños y niñas viviendo con el VIH. Estos son la minoría, aproximadamente, 350 en todo el país. Se espera que este número disminuya y desaparezca a medida que la prueba del VIH se realice a todas las mujeres embarazadas y en tanto se realicen las cesáreas electivas a mujeres embarazadas que viven con el VIH.
Los niños y niñas viviendo con el VIH constituyen una población prioritaria para REDOL, pero la abogacía por sus derechos se ve limitada a la realidad de que ellos mismos desconocen su diagnóstico de VIH y debido a que están expuestos a fuertes expresiones de estigma en centros educativos y de salud, muchos son huérfanos de uno o ambos padres.
Al mismo tiempo, a nivel global, el número de niños y niñas viviendo con el VIH va disminuyendo a medida que avanza el acceso a la prueba del VIH a las mujeres embarazadas, la realización de cesáreas electivas, las provisión de TARV y profilaxis a los recién nacidos. La industria farmacéutica a nivel global, no toma en cuenta a esta población ya que se considera un mercado en extinción.
* Niños y niñas afectados por el VIH. Estos niños y niñas constituyen un número mayor, aunque por ahora, el mismo Programa Nacional de VIH y sida desconoce su número total. REDBOL estima que cada PVVS tiene un promedio de dos hijos. Los niños y niñas afectados por el VIH son tales debido al diagnóstico VIH positivo de uno o ambos padres, algunos son huérfanos de uno o ambos padres. Estos niños y niñas son afectados por el estigma del diagnóstico VIH positivo de sus padres, aunque ellos mismos no viven con el VIH. Así mismo, son afectados debido a la pobreza que afecta a la familia antes los constantes gastos de salud de los padres enfermos, el rechazo y la estigmatización de la familia extensa y en ámbito psicológico, ellos y ellas se culpan por la enfermedad y muerte de sus padres.
* Niños y niñas vulnerables a adquirir el VIH. Se trata de niños y niñas que se encuentran en riesgo y vulnerabilidad de adquirir el VIH debido a las condiciones de vulnerabilidad social en que viven, por ejemplo, la situación de vivir en las calles, explotación sexual y laboral, abuso, violencia, etc. Este es un número mayor de niños y niñas que de forma urgente necesitan ser alcanzados con actividades de prevención del VIH que respondan a sus necesidades.
3.2 VIH y las normas de género dominantes
La conexión entre las normas de género imperantes, a menudo, desfavorables para las mujeres y las niñas, y el aumento de casos VIH positivos en mujeres es innegable.
En Bolivia, conociendo la situación de las mujeres y las niñas en relación a la violencia de género (principalmente la violencia física, sexual, psicológica), tal como lo documenta la ENDSA 200818 y diversos informes de grupos organizados de mujeres, medios de prensa y otros; deberían poner en alerta a los tomadores de decisión ya que aquellos contextos donde existe violencia basada en el género, son un terreno fértil para la diseminación del VIH.
REDBOL ha documentado además, que el VIH en Bolivia no solamente es un factor coadyuvante para la adquisición del VIH (como por ejemplo en casos de violencia sexual y física), sino que genera más violencia contra aquellos grupos de mujeres que en el imaginario colectivo, se consideran mujeres que se han salido de las normas sociales, característica que se atribuye al hecho de que ahora viven con el VIH. REDBOL ha documentado que las mujeres viviendo con el VIH, trabajadoras sexuales y mujeres transgénero19 experimentan varias formas de violencia desde la niñez y a lo largo de su vida, violencia que muchas veces termina en casos de Feminicidio. La sociedad justifica esta violencia correctiva y sancionadora en la sexualidad libre que se asume en estos grupos de mujeres tan asociados al estigma del VIH. Al mismo tiempo, las normas de género que exponen más a las mujeres y niñas a la violencia y a la potencial transmisión del VIH, exponen también a los hombres creando en ellos el mito de ser inmunes a las infecciones de transmisión sexual, empujándolos a iniciar sus actividades sexuales muy tempranamente y sin ningún cuidado; todo ello, a menudo, a través de la presión de sus pares. Adicionalmente, se conoce el hecho de que los hombres no tienen la misma disposición de asistencia a los servicios de salud que las mujeres.
El sistema de género imperante en Bolivia, al igual que la descripción epidemiológica del VIH en Bolivia que califica oficialmente a esta epidemia como "concentrada en algunos grupos y zonas geográficas", (siendo el grupo más conocido los hombres gay y los hombres que tienen sexo con hombres), hace que las políticas de prevención del VIH no estén orientadas a las mujeres, a no ser que estas estén embarazadas, sean usuarias de drogas o se encuentren ejerciendo el trabajo sexual.
3.3 VIH en población viviendo en situación de calle
La población viviendo en situación de calle debido a las condiciones de vulnerabilidad social, presenta muchos casos de VIH, pero al mismo tiempo, la dificultad de integrarlos a los servicios formales de atención debido a que no tienen un domicilio estable.
El desconocimiento del número total de esta población dificulta mucho la realización de actividades de prevención y mucho menos de atención en VIH. Uno de los factores que se debe tomar en cuenta es que esta población no se encuentra aislada de la población general, sino en constante interacción con ésta. A la fecha, no se conocen programas de prevención y/o atención para esta población.
3.4 VIH y adultos mayores
Aunque los mayores números de casos se presentan en la población entre los 15 y 35 años, últimamente se han conocido casos de PVVS mayores de 60 años. Los testimonios recogidos por REDBOL hacen referencia a que en esta población, la sexualidad sucede sin la información necesaria para prevenir el VIH; probablemente debido al desconocimiento de la existencia del VIH ya que en el tiempo en que muchos de estos adultos mayores eran jóvenes, el VIH ni siquiera se conocía como una epidemia de transmisión sexual.
Asimismo, el hecho de haber concluido, en cierta forma, las responsabilidades de criar a su descendencia, o de estar en riesgo de un embarazo no deseado, hacen que se asuman prácticas sexuales sin ninguna prevención, lo que a veces facilita la transmisión del VIH.
Otra forma en que las y los adultos mayores están afectados por la epidemia del VIH se presenta cuando debido a la muerte de sus hijos, ellos y ellas deben asumir tareas de cuidado y crianza de los nietos que han quedado huérfanos, pero sin tener las oportunidades laborales ni la fuerza física para realizar esta labor.
3.5 VIH en poblaciones indígenas y rurales
El avance del VIH en áreas indígenas y/o rurales se debe a la migración laboral estacional dentro y fuera de Bolivia. Generalmente los ciclos migratorios pueden repetirse hasta 5 veces o más en la vida de una persona e incluyen a una red familiar.
Cuando un trabajador migrante cambia su residencia (temporal o estable), puede asumir actitudes de riesgo debido a su situación de vulnerabilidad social, la distancia de su pareja, la pobreza económica y otros, lo que le expone a adquirir el VIH, especialmente cuando migran hacia zonas donde existe mayor prevalencia del VIH, pero inclusive a ciudades intermedias.
REDBOL conoce a PVVS en las ciudades de Caranavi, Coroico, Chulumani, Montero, Yacuiba, Llallagua, Ivirgarzama, Quillacollo, Uyuni, Puerto Quijarro, entre otras.
Las y los migrantes pueden trasladarse a una ciudad intermedia, a una ciudad capital e inclusive a una capital internacional, todos estos destinos frecuentemente tienen mayor prevalencia del VIH. REDBOL ha documentado el caso de migrantes de Llallagua quienes fueron deportados por España una vez que se conoció su diagnóstico de VIH. Asimismo, nuestros colegas en redes de PVVS en Argentina, informan de varios casos de PVVS bolivianos que reciben atención en Buenos Aires, Santiago de Chile y en ciudades de Brasil como Sao Paulo.
3.6 VIH en zonas fronterizas
Las zonas fronterizas de Bolivia deberían ser otro escenario donde se realicen políticas de prevención y atención en VIH, en coordinación con los estados vecinos, esto ha sucedido en algunos casos, pero a medida que la crisis financiera internacional ha tenido un impacto en América Latina, algunos países vecinos de Bolivia decidieron que ya no podrían atender a ciudadanos bolivianos viviendo con el VIH (ejemplo Argentina).
Es ingenuo pensar que el VIH se detendría en las fronteras bolivianas, un ejemplo de ello es Yacuiba que tiene más casos que Tarija ciudad. Por esta razón la aparente baja prevalencia del VIH en Bolivia debe llamarnos la atención a considerar si realmente se trata de una baja prevalencia e incidencia o si estamos ante las consecuencias de un sistema de salud muy débil en la notificación de casos y con alto sub registro y sub notificación de casos. Todos los países vecinos de Bolivia tienen epidemias del VIH más prevalentes que en Bolivia. Con estos países se conocen rutas migratorias que son usadas a lo largo de la vida de un migrante y su red familiar. ¿Cómo es el que el VIH no se hace evidente en Bolivia siendo que la mayoría de nuestras fronteras son transitables por vías terrestres?
3.6 VIH, co-infecciones y co-morbilidades
Las co-infecciones y las co-morbilidades asociadas al VIH, implican un desafío muy grande que se hace evidente una vez que el TARV se hace más estable.
A pesar de la existencia del TARV, muchas PVVS morirán debido a las coinfecciones y las co-morbilidades asociadas al VIH. En el caso de Bolivia, la coinfección más importante es la Tuberculosis, que es también la primera causa de muerte en PVVS a nivel mundial. A pesar de la existencia de un Comité Inter Programático TB-VIH, aún es difícil coordinar los servicios de detección de casos de TB en PVVS y descarte de casos VIH positivos entre pacientes de TB. Todo ello se complica debido a las limitaciones en el diagnóstico de TB en PVVS cuya baciloloscopía sale negativa a pesar de una infección en curso. La mayoría de las PVVS que fallecen en Bolivia, es a causa de una TB diseminada que no ha sido diagnosticada ni tratada a tiempo. Cabe además notar que el TARV y el tratamiento de TB pueden tener interacciones, en este sentido, aún queda mucho por hacer en la prevención de la co-infección TB-VIH en Bolivia.
Otra co-infección que plantea un desafío serio para los servicios de atención en VIH es la co-infección con la Hepatitis B, a menudo no diagnosticada ni tratada, la cual puede desencadenar la muerte si se inicia el TARV sin las pruebas necesarias antes de este tratamiento, ya que los medicamentos TARV en su mayoría, requieren de un hígado muy sano y libre de otras infecciones. E casos de co-infección con Hepatitis B, es importante analizar muy bien el esquema de TARV apropiado para así evitar el daño mayor al hígado. Aunque el Programa Nacional de VIH ha realizado la prueba de la Hepatitis B en PVVS, todavía existen muchas PVVS que no se la han realizado y muchos que a falta de uso sistemático del condón, adquieren este virus luego de haber sido diagnosticados como casos VIH positivos.
Respecto a las co-morbilidades asociadas al VIH, una de las más frecuentes en Bolivia es el desarrollo de afecciones cardiacas, diabetes, daño permanente en los riñones por causa de los efectos secundarios de los TARV, que en resumen aumentan el colesterol y la glicemia en sangre. Los efectos colaterales de los TARV a largo plazo se pueden evitar con una adecuada nutrición y rutina de ejercicios, una toma de consciencia de las PVVS que su tratamiento tiene efectos secundarios que podrían ocasionar daños serios en su salud. Debido a los contextos culturales dominantes y a la desinformación, muchos no sienten que existe un riesgo de estas co-morbilidades.
El desafío de las co-morbilidades asociadas el VIH no se veía en los primeros años de provisión de TARV; en la actualidad, tenemos por lo menos 7 años de experiencia de TARV, momento en el que se empiezan a ver estos desafíos de largo plazo de la salud de las PVVS.
3.7 Propiedad intelectual y mercados globales y locales en VIH
Otro desafío pendiente es prevenir que las patentes de los medicamentos ARV, especialmente los de segunda línea los cuales serán absolutamente necesarios cuando las PVVS comiencen a desarrollar resistencia a los ARV de primera línea, no sean una barrera para el acceso.
Las potenciales barreras impuestas por las patentes de los medicamentos ARV, son una preocupación no solamente en Bolivia sino en los países que producen estos medicamentos.
Algunos Tratados de Libre Comercio que se estén negociando entre Bolivia20 y otros estados o entre los países que producen ARV genéricos y otros estado, pueden incluir capítulos de propiedad intelectual donde los medicamentos sean tratados como cualquier bien, ignorando así las flexibilidades de los TRIPS y la Declaración de Doha.
Hoy en día los únicos laboratorios proveedores de TARV genéricos certificados por la OMS, se encuentran en la India, principalmente, CIPLA y Ranbaxy. La India también enfrenta el desafío actual de evitar la firma de un Tratado de Libre Comercio con la Unión Europea21 que podría imponer capítulos de propiedad intelectual potencialmente dañinos para el acceso universal a los medicamentos ARV.
4. SALUD PÚBLICA y DERECHOS HUMANOS EN VIH Y SIDA
Las políticas públicas en prevención y atención en VIH y sida, deben incluir la consideración de los derechos humanos de las PVVS, al mismo tiempo que considerar los aspectos de salud pública de esta epidemia.
Atender las necesidades en salud pública en VIH implica que el estado boliviano invertirá en la salud de su propia población, para prevenir la muerte de aquellos que ya viven con el VIH y prevenir la transmisión de nuevos casos de VIH.
Esto quiere decir que al proveer TARV a las PVVS e incrementar la inversión en VIH con recursos locales, Bolivia está invirtiendo en la salud de su propia población. Por ahora, más del 90% de los casos de VIH en Bolivia, se relacionan a la transmisión sexual del VIH. Esto quiere decir que la política de prevención en VIH aún no ha respondido a las demandas de la población.
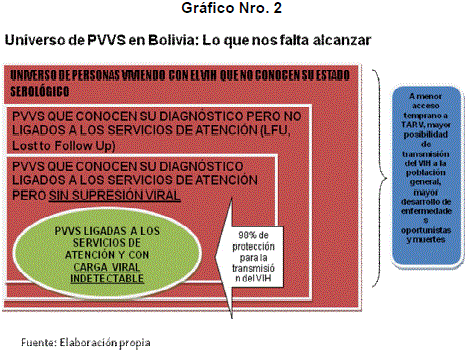
Las últimas guías de ARV de la OMS han asumido el mantra SEAK-TEST-TREAT-RETAIN22 (Buscar-Testear-Tratar-Retener) por lo cual se ha recomendado un inicio más temprano de la terapia ARV (a los 500 CD4s)23.
Un estudio realizado por suizos con PVVS y sus parejas sero discordantes (uno VIH positivo y el otro VIH negativo), demostró que las PVVS que se encuentran en TARV y tienen Carga Viral indetectable (esto es que el número de copias del VIH en sangre es indetectable/ml), tienen un 98% de protección para la transmisión del VIH; es decir que las PVVS en TARV y con Carga Viral
Indetectable, tienen un 2% de posibilidades de transmitir el VIH, aun en el caso de que no usarían el condón24.
Este estudio generó una gran discusión internacional, con lo cual se desarrolló un modelo matemático en el que se propone que si se trataría tempranamente a todas las PVVS y se llegaría a la supresión viral, virtualmente no se tendrían potencialmente, PVVS que puedan transmitir el VIH, debido a que la posibilidad de transmitir el VIH está en relación directa a la Carga Viral, a mayor Carga Viral/ml, mayor posibilidad de transmitir el VIH. Este debate internacional generó la posibilidad de reafirmar que el TRATAMIENTO es PREVENCIÓN y que la PREVENCIÓN es el TRATAMIENTO en VIH, especialmente cuando se habla de salud pública, se debería apuntara:
Encontrar a los casos de personas con un diagnóstico VIH positivo lo más pronto posible para así evitar la transmisión de nuevos casos y evitar la muerte por enfermedades oportunistas.
Iniciar el TARV lo más pronto posible, con lo cual se evita las enfermedades oportunistas, el daño permanente en el sistema inmunológico y el impacto social de esas muertes.
Mantener a esas personas en los servicios de cuidado.
En resumen: BUSCAR-TESTEAR-TRATAR-MANTENER EN CUIDADO.
De esta forma, se ha posibilitado nuevamente hablar de prevención y atención en VIH como un mismo paquete, que debe incluir las acciones de información, educación y comunicación, la disponibilidad de pruebas oportunas del VIH, el acceso a los TARV oportunamente antes de desarrollar una enfermedad oportunista, así como la protección de sus derechos humanos y el mantenimiento sostenible de esas personas en los servicios de cuidado.
Bolivia tiene guías actualizadas en ARV desde el 200925 que señalan que el inicio de TARV debe ser a los 500 CD4 o a la presentación de alguna infección oportunista, antes se espera a los 350 CD4 lo que posibilitaba el desarrollo de infecciones oportunistas serias. Los desafíos de implementar esta guía es que todavía tenemos un 43% de cobertura de la prueba del VIH, de esta forma, aunque la detección de casos de VIH ha aumentado versus la detección de casos en fase SIDA, todavía se requiere ofertar de forma más sistemática y oportuna la prueba del VIH a grupos de población con el objetivo de encontrar oportunamente a los casos y ligarlos inmediatamente a los servicios de cuidado. Una mayor oferta de pruebas del VIH así como el inicio más temprano de TARV implica un costo que debe ser asumido por el estado, actualmente, solamente algunos municipios compran la prueba rápida del VIH, pero ésta no se encuentra disponible para la población general, sino solamente para las mujeres embarazadas.
El siguiente grafico resume los desafíos que en Bolivia se tienen en relación a la estrategia BUSCAR -TESTEAR -TRATAR-MANTENER EN CUIDADO.
5. CONCLUSIONES
Nuestra experiencia como organización de PVVS con más de 10 años de existencia liderando las acciones de incidencia política demuestra que es importante:
Invertir en la prevención y atención en VIH y sida lo más pronto posible para evitar las nuevas transmisiones de VIH (incidencia), así como para reducir el daño de la infección por el VIH (morbi-mortalidad de las PVVS debido a las enfermedades oportunistas) y las consecuencias de estas muertes (huérfanos, daño en la economía familiar y en el capital social).
Actualmente, gracias a la existencia de TARV genéricos, el tratamiento de una PVVS puede lograrse con 400 USD/año/persona, siempre y cuando no se desarrollen barreras relacionadas a las patentes de los medicamentos en Bolivia y en los países proveedores de genéricos.
Las políticas de prevención y atención en VIH y sida no pueden depender de las donaciones internacionales, especialmente, no en un contexto internacional que cada vez más, prioriza menos la epidemia del VIH.
Para un país como Bolivia, que aunque demuestre que sus indicadores macroeconómicos han aumentado, la pobreza de las familias y las personas, es un terreno fértil para la expansión del VIH en las poblaciones más vulnerables, lo cual es más complicado si se considera la existencia de un sistema de salud deficiente, enfermedades contagiosas previas a la llegada del VIH, normas de género inequitativas y una población desinformada sobre las formas de transmisión y prevención del VIH.
El momento de invertir en la prevención y atención del VIH es ahora, no en 10 años.
NOTAS
11 Gracia Violeta Ross. Representante Nacional Red Nacional de Personas Viviendo con el VIH y sida (REDBOL) www.redbol.bo.org graciavioleta@gmail.com Martes 27/08/2013. Documento presentado para la solicitud de ingreso en la Sociedad Boliviana de Salud Pública.
12 http://www.opinion.com.bo/opinion/articulos/2013/0813/noticias.php?id=103061 [Acceso en 26/08/2013].
13 Las definiciones de ONUSIDA incluyen epidemias incipientes, concentradas, generalizada y muy endémica (hyper endemic). http://www.who.int/healthinfo/statistics/indhivprevalence/en/ [Acceso en 27/08/2013].
14 http://bolivia.infoleyes.com/shownorm.php?id=2398 [Acceso en 27/07/2013].
15 El estigma y la discriminación en VIH/SIDA en Bolivia. Ministerio de Salud y Deportes, Serie. Documentos Técnico-Normativos. Publicación 20. Noviembre de 2011.
16 http://www.sns.gob.bo/ [Acceso en 26/07/2013].
17 http://www.paho.org/hq/index.php?option=com docman&task=docview&gid=21388&Itemid= [Acceso en 26/07/2013].
18 Ministerio de Salud y Deportes (MSD), Programa Reforma de Salud (PRS), Instituto Nacional de Estadística (INE) y Macro Internacional (2009) Encuesta Nacional de Demografía y Salud ENDSA 2008. La Paz, Bolivia: MSD, PRS, INE y Macro Internacional.
19 Ross, Gracia Violeta (2013). "Yo, Tú, Nosotras". Huellas de la violencia y el sida en la identidad y la corporeidad de las mujeres viviendo con VIH, las trabajadoras sexuales y las mujeres trans de tres ciudades de Bolivia. ONUSIDA-REDBOL-ASUNCAMI.
20 REDBOL tiene información extra oficial de que actualmente se está negociando un Tratado de Libre Comercio entre Bolivia y Unión Europea.
21 https://www.facebook.com/pages/Stop-the-EU-India-Free-Trade-Agreement/144687138908841 [Acceso en 27/08/2013].
22 http://www.apa.org/about/gr/issues/substance-abuse/del-rio-nida.pdf [Acceso en 27/08/2013].
23 http://www.who.int/hiv/pub/guidelines/arv2013/intro/executivesummary/en/index.html [Acceso en 27/08/2013].
24 http://www.hivandhepatitis.com/hiv-aids/hiv-aids-topics/hiv-prevention/3789-swiss-experts-claim-hiv-patients-with-undetectable-viral-load-who-adhere-to-treatment-cannot-transmit-the-virus-to-hiv-negative-partners [Acceso en 27/08/201].
25 http://www.who.int/hiv/pub/guidelines/boliviaart.pdf [Acceso en 27/08/201].