Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Revista Salud Pública Boliviana
versión impresa ISSN 4321-1234
Rev. Salud Pública n.60 La Paz sep. 2013
ARTICULO ORIGINAL
Resultados de la terapia antirretroviral en niños infectados por el VIH en "Clinica de familia la romana", Republica Dominicana. Los predictores de cambio a tar de segunda línea, la respuesta a la terapia de segunda línea.
C.W. Elgarten (1), J.E. Myers(2,3), J.N. Mercedes (4), J. O. Leonardo Guerrero(4), C.T.B. Rodríguez Sirett(4), N.P. Torres(4), B.S. Taylor(2,5), S. Hermosilla (3), ME Sobieszczyk(2), JA Romano Pouriet(4), F.J.C. Carazas(3, 4), S. W. Nicholas(1,3)
1 Columbia Universidad, Colegio de Médicos y Cirujanos de la Universidad
2 Columbia, División de Enfermedades Infecciosas del Departamento de Medicina, Colegio de Médicos y Cirujanos,
3 Columbia Escuela Mailman de la Universidad de Salud Pública,
4 Clínica de Familia, La Romana,
5 University de Texas Health Science Center en San Antonio, División de Enfermedades Infecciosas del Departamento de Medicina
Resumen:
Antecedentes: Pocos estudios han examinado las indicaciones y la respuesta al tratamiento antirretroviral de segunda línea (TAR) de los niños en países con recursos limitados (PRL) con monitorización virológica incompatible disponible.
Objetivos: 1) Determinar los predictores de cambio a regímenes de segunda línea en pacientes pediátricos que reciben tratamiento antirretroviral en la Clínica de Familia La Romana (CFLR), 2) Describir los resultados clínicos de los pacientes pediátricos que reciben regímenes de segunda línea para el VIH en este sitio; 3) Para determinar los predictores de mortalidad después de iniciar el TAR en esta misma población de pacientes. Métodos: Se revisaron los expedientes médicos de los niños infectados por el VIH que inician el TARdel10/2004-12/2009 en CFLR. El resultado primario fue el cambio del TAR a segunda línea, que se define como el inicio de un régimen basado en Inhibidores de la Proteasa (IP) y el cambio de Inhibidores Nucleósidos de la Transcriptasa Reversa (INTR) simultáneo, después de un régimen inicial de TAR con Inhibidores No Nucleósidos de la Transcriptasa Reversa (INNTR).
Resultados: Los registros de 111 pacientes que cumplían los criterios del estudio fueron revisados. La mediana de edad fue de 6,1 años [0,2-16,8], el 50% eran mujeres, el 50% eran huérfanos, y el 18% residía en asentamientos de las plantaciones de azúcar de los migrantes principalmente haitianos (bateyes). 96% estaban infectados por transmisión de madre a hijo (TMH), 8% a pesar de las intervenciones de prevención de la transmisión vertical. Referencia CD4 fue 425 células /ul [rango intercuartil (IQR) 193-846]. Régimen inicial fue basado en NNRTI el 87% (PI-base para el resto). Mediana de tiempo de seguimiento de la cohorte después del inicio fue33 meses [IQR 22-44]. 14pacientes que cambiaron a la terapia antirretroviral de segunda línea (0,5 cambios/10personas-año). Criterios documentados para interrumpir fueron los siguientes: falta de respuesta virológica (1), la respuesta inmunológica deficiente (5), la progresión clínica (1), múltiples criterios (4); criterios indocumentados (2). La mediana de tiempo para cambiar fue 18,7 meses [IQR 13,4-26,1]. Cambiar a TAR de segunda línea, en comparación con la continuación de primera línea, se asoció con bajos CD4 basales medias (187 frente a436células /ul, p = 0,028), de referencia CDC categoría clínica C (100% versus 56%, p =0,001) y la mediana de CD4 inferiores a 12 meses aumentan el TAR de primera línea (145 frente a327células /ul, p = 0,043). La anemia, la desnutrición, la residencia batey, el tratamiento para la TB coinfección y orfandad no predijo el cambio. De14 pacientes que comenzaron el tratamiento de segunda línea, uno falleció 6 meses después del cambio; 13 sobrevivieron (mediana de seguimiento: 18,6 meses [IQR 11,6-26,3]). Se observa aumento de CD4 después de 6 y 12 meses que fueron de 166 y 331 células /ul, respectivamente. En total, seis niños murieron (5,4%): tiempo medio hasta la muerte fue de 17 días [IQR 10-30]. Ninguna variable examinó la mortalidad predicha.
Conclusiones: El cambio de régimen estuvo relacionado a una enfermedad clínica e inmunológica avanzada en el inicio del TAR. Estos hallazgos sugieren que el diagnóstico precoz y el tratamiento oportuno del VIH se asocian a la durabilidad de los regímenes de primera línea, por lo tanto, minimizar la necesidad de cambio. La respuesta a la terapia antirretroviral de segunda línea fue excelente
ANTECEDENTES
La República Dominicana (RD) ha estimado 2.700 [2.200-3.000] niños que viven con el VIH Supresión virológica incompleta requiere un cambio en la terapia antirretroviral (TAR) a los regímenes de segunda línea que causan más reacciones adversas, requieren mayor cantidad de pastillas o restricciones de comida, cuesta más y puede ser difícil de obtener. En países con recursos limitados (PRL), donde el ARN, vigilancia virológica del VIH es incompatible con la disponibilidad permanente de los mismos, los médicos deben utilizar criterios inmunológicos y clínicos, que generalmente ocurren tardíamente para determinar la necesidad de cambiar el TAR a segunda línea
Hay pocos datos sobre los predictores de la supresión virológica incompleta en (PRL), pero los factores que han sido asociados incluyen: Estatus de los huérfanos
Estado Virológico/estado inmunológico
Co-tratamiento para el VIH y tuberculosis
Se debe profundizar en la comprensión de los factores predictivos de cambiar a los regímenes de tratamiento de segunda línea (como sustituto de la supresión virológica incompleta) que se necesita con urgencia y la mortalidad que se produce por esta falta de cambios de TAR, para finalmente orientar las intervenciones.
OBJETIVOS DEL ESTUDIO.
1.- Para determinarlos predictores de cambio a regímenes de segunda línea en pacientes pediátricos que reciben TAR en CFLR.
2.- Describirlos resultados clínicos delos pacientes pediátricos que reciben regímenes de TAR de segunda línea en esta clínica.
3.- Para determinarlos predictores de mortalidad después de iniciar el TAR en esta misma población de pacientes.
METODOS.
Estudio Ubicación:
- Clínica de Familia "La Romana" (CFL R), La Romana, República Dominicana.
- Asociación público-privada, que proporciona atención gratuita, integral y VIH-especializada desde 2004
- Centro de referencia regional para los pacientes de la región sudeste, donde las tasas de VIH se encuentran entre las más altas del país6
- Población pediátrica en tratamiento antirretroviral de 130 pacientes, ~ 5% de los niños infectados por el VIH en la República Dominicana.
Diseño del estudio:
- Estudio de cohorte retrospectivo en CFLR
- Población de estudio: todos los pacientes pediátricos que inician el TAR en CFLR entre el 1 de octubre de 2004 y31 de diciembre 2009 (n=1 11)
- Recolección de datos: historia, examen físico demográfica, el paciente y los datos de laboratorio(de los registros de la clínica)
- Resultados:
1.- Principal: Cambiar al TAR de segunda línea(que se define como el inicio de un régimen basado en IP con un interruptor INTR simultánea)
2.- Secundaria: Muerte
Quedan excluidos del análisis si:
Recibieron<6 meses de TAR
TAR Iniciada en un régimen basado en IP debido a la preferencia del médico
Al cambiar aun IP de un INNTR debido a una reacción adversa.
DESCRIPCION DEL ESTUDIO DE COHORTE
- Mediana de tiempo de seguimiento fue de33 meses [rango intercuartil (IQR) 22-44]
- Durante el seguimiento, 6 niños fallecieron (5,4%), 2 cuidado transferido (1,8%), 2 TAR discontinuada en contra del consejo médico (1,8%), sin hijos se perdieron durante el seguimiento
- Probabilidad de permanecer vivo yen el cuidado: después de 1 año, el 93,7%, después de 2 años, el 91,8%.
RESPUESTA INMUNOLOGICA Y CLINICA AL TRATAMIENTO.
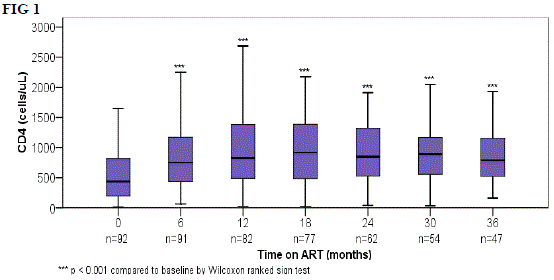
Diferencia estadísticamente significativa entre todos los puntos de tiempo posteriores CD4 basales y:
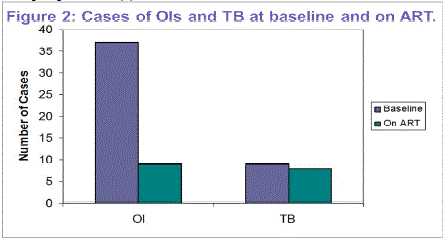
Lo más comúnmente diagnosticado infecciones oportunistas:
Neumonía recurrente(13 antes de TAR, 6 de TAR)
PCP (10 antes de TAR, 1enART)
Otras infecciones oportunistas diagnosticados en este grupo:
Candidiasis esofágica(2)
Encefalopatía por VIH(2)
La criptosporidiosis(1)
Los predictores de cambio a TAR de segunda línea:
- 14(16%) pacientes que cambiaron a la terapia antirretroviral de segunda línea (5 cambios/ 100pacientes-año)
- La mediana de tiempo para cambiarfue18,7 meses [IQR 13,4-26,1]
- Probabilidad de continuaren un régimen de primera línea: después de 1 año, el 97%, después de 2 años, el 87%.
- 6/14tuvieroncriteriosvirológicospara el interruptor.
- 4/6de estos pacientes tenían criterios clínicos o inmunológicos de interrumpir en el momento en que se cumplen los criterios virológicos.

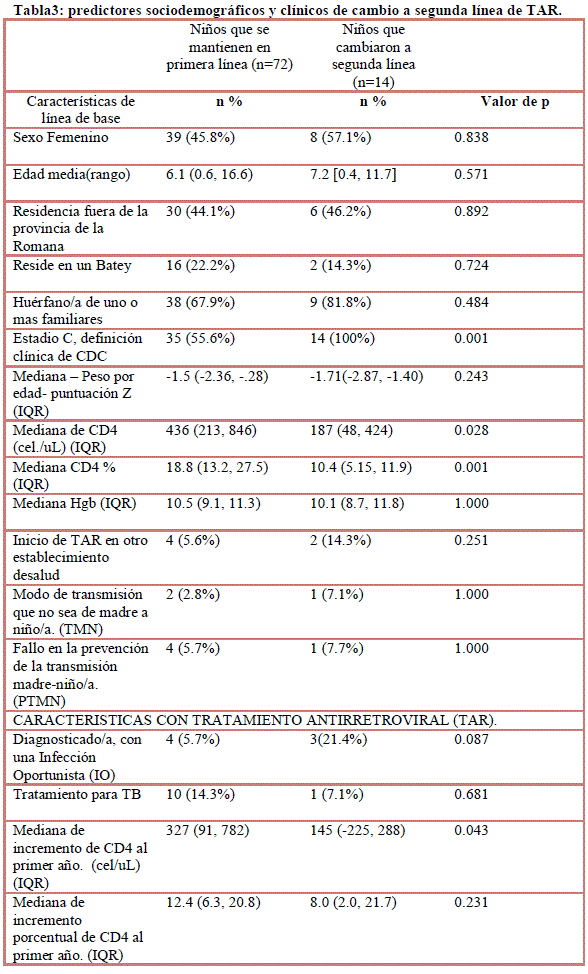
Cambiar a segunda línea de TAR, en comparación con la continuación dela primera línea usando la suma de rangos del test de Wilcoxon, el resultado se asoció con:
- Línea de base mediana deCD4 bajos (187 frente a436células /ul, valor p 0,028)
- Línea de base del CDC categoría clínica C (100% versus 55,6%, valor p 0,001)
- Bajo aumento absoluto deCD4desde la línea base en el primer año de TAR(145 células /ul frente a 327, valor p 0,043)
La anemia, la desnutrición, la residencia en un batey, el tratamiento para la tuberculosis y la orfandad no fueron predictores de cambio.
PREDICTORES DE MORTALIDAD.
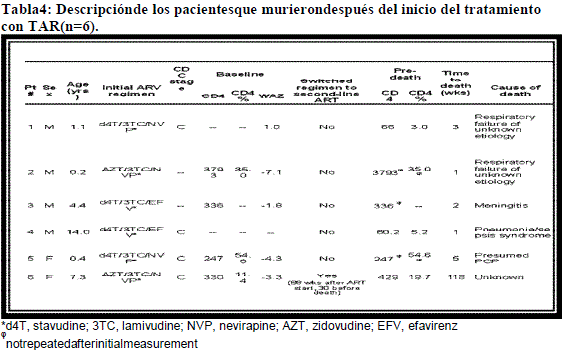
6 pacientes murieron después de iniciar el TAR
La mediana de tiempo hasta la muerte fue de 17días [IQR 10-30]
La mayoría de las muertes (5 de 6) ocurrieron temprano(dentro de 5 semanas de inicio del TAR); 2 muertes ocurrieron en niños (edades 0.2 y 0.4 años)
Ninguna de las variables probadas predijo mortalidad
RESULTADOS CON SEGUNDA LINEA DE TRATAMIENTO ANTIRRETROVIRAL (TAR).
- Tiempo de seguimiento en segunda línea (media): 18.6 meses
- 1 paciente falleció, 6 meses después del "cambio"
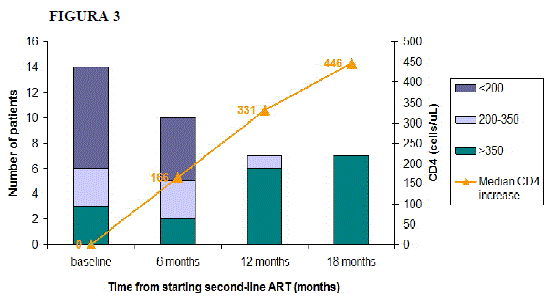
La mediana de CD4 aumentaron en comparación con el valor basal en los puntos de tiempo posteriores (Wilcoxon p valores 0.138, 0.018 y 0.018 a las 6, 12 y 18 meses, respectivamente).
DISCUSION Y CONCLUSIONES.
La tasa de cambio global en este grupo fue de 5 cambios/100personas-año. Mientras más alta que la observada en un solo otro informe del interruptor pediátrica en el PRL (0.5 cambios/100años-personaentre los niños<5 años en África yAsia7), y superior a la observada entre los adultos en países con recursos limitados (PRL), las tasas de supresión virológica en pacientes pediátricos en (PRL), después de un año de TAR (53% -84%) implica que una tasa de cambio contable para todos los fracasos del tratamiento de primera línea debe ser de 3 a 9 veces superior a esta.
El número de pacientes que cambió es probablemente demasiado bajo, las indicaciones de cambio utilizados en CFLR podrían manejar fallas en pacientes que requieran el cambio de tratamiento. Mejorar el acceso a la monitorización de la carga viral puede proporcionar una mejoría parcial.
Como se ve en países de recursos limitados (PRL), la mediana del tiempo para cambiar era relativamente largo (1,5 años). En los casos en que se dispuso de vigilancia virológica para confirmar el fracaso del tratamiento previo al cambio (6 de 14), el fracaso clínico o inmunológico ya se había desarrollado en la mayoría de los pacientes (4 de 6).
El diagnóstico de fracaso del tratamiento puede haber sido hecho tarde; mayor disponibilidad de monitorización de la carga viral podría permitir un diagnóstico más temprano de fracaso del tratamiento, la atenuación de la enfermedad clínica y el desarrollo de mutaciones de resistencia.
Enfermedad clínica e inmunológica avanzados de inicio del TAR y la mala recuperación de células CD4 durante el primer año de TAR fueron predictores de reconversión posterior de segunda línea.
El diagnóstico temprano y el tratamiento oportuno del VIH puede ayudar a preservar la eficacia de los regímenes de primera línea, y de este modo minimizar la necesidad de cambio.
Los pacientes que cambiaron a segunda línea demostraron respuesta inmunológica adecuada después del cambio.
TAR de segunda línea, aunque se inicie tarde, parece dar excelentes resultados.
Como se observa en otros estudios, la mayoría de las muertes ocurrieron temprano, pero los que sobreviven alas primeras etapas dela terapia tenían generalmente buenos resultados a partir de entonces.
La mortalidad precoz puede haberse debido a la enfermedad en etapa tardía (aunque la información sobre el estadio clínico, el recuento de células CD4 y CD 4% al inicio del estudio era limitado), pero el síndrome de reconstitución inmune inflamatoria, infecciones oportunistas nuevas o no diagnosticada, o deficiencias nutricionales podría haber contribuido de forma independiente o sinérgica.
La detección temprana de la infección y la iniciación oportuna de la terapia antirretroviral puede estar asociada con mejores resultados.
Estos hallazgos apoyan que se debe brindar una mayor vigilancia en la prevención vertical de madre a hijo, y mantener una sospecha elevada para realizar el diagnóstico pediátrico del VIH.
RECONOCIMIENTOS:
Este trabajo fue apoyado por el Programa de Becas de Investigación y Fundación de la Asociación Médica Americana y Duke Charitable Foundation Fellowship, Investigación Clínica Internacional, a la Sra. Doris Elgarten, y los Institutos Nacionales de la Salud (T32AI049821-09) Beca de Formación de Dr. Myers. Nos gustaría dar las gracias a todo el personal, los voluntarios y los pacientes de la Clínica de Familia LA ROMANA, República Dominicana.