Serviços Personalizados
Artigo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares em SciELO
Similares em SciELO
Bookmark
Revista de Actualización Clínica Investiga
versão impressa ISSN 2304-3768
Rev. Act. Clin. Med v.39 La Paz dez. 2013
ARTICULOS DE INTERES
MIELINOLISIS PONTINA CENTRAL: REVISION DE LA LITERATURA
Dr. Huayllani Gutiérrez Luis Fernando 1
Dra. Cusicanqui Giles María Isabel2
RESUMEN
La mielinolisis pontina central es una rara alteración neurológica de etiología desconocida no relacionada a factores genéticos cuya característica más significativa es su invariable asociación con otras enfermedades graves. En más de la mitad de los casos se observa en pacientes alcohólicos crónicos o con enfermedades crónicas acompañadas de desnutrición o desequilibrios hidroelectrolíticos; no se encuentra relacionada con el sexo o el grupo de edad. La causa más frecuente es el tratamiento de una hiponatremia, cuando los niveles de sodio se elevan demasiado rápido. La lesión básica consiste en la destrucción de las vainas de mielina, con cilindroejes relativamente indemnes, y afecta parte o toda la base de la protuberancia en forma simétrica (desmielinización pontina). Los pacientes con esta enfermedad suelen presentar tetraparesia progresiva subaguda acompañada de parálisis seudobulbar con disartria e imposibilidad de protruir la lengua, junto con parálisis parcial o completa de los movimientos oculares horizontales; algunos enfermos permanecen en un estado de mutismo y parálisis con preservación de la comprensión y de las vías sensitivas (pseudocoma o locked-in syndrome). El diagnóstico de certeza de esta enfermedad es anatomopatológico; no obstante, la capacidad de la tomografía axial computadorizada y especialmente de la resonancia magnética nuclear para visualizar las lesiones pontinas han incrementado grandemente la frecuencia de los diagnósticos pre-morten. No existe un tratamiento específico de esta enfermedad; debería prevenirse al evitar los cambios agudos del valor plasmático de sodio en los afectados con hiponatremia.
PALABRAS CLAVE
Mielinólisis pontina. Hipernatremia correctiva. Hiponatremia.
ABSTRACT
The central pontine myelinolysis is a strange neurological alteration of unknown etiology which is not related to genetic factors. Its more significant characteristic is its invariable association with other serious illnesses. In more than half of the cases it is seen in chronic alcoholic patients or in chronic illnesses accompanied by malnutrition or hydroelectrolytic disturbances. It is not related to sex or the age group. The most frequent cause is the treatment of hyponatremia, when there is a too rapid increase of the sodium levels. The basic lesion is the destruction of the myelin sheaths, with relatively unharmed axon; and it affects part or the whole base of the protuberance in a symmetrical form (pontine demyelination). The patients suffering from this illness usually present subacute progressive tetraparesis accompanied by pseudobulbar paralysis with dysarthria and the impossibility of protruding the tongue, together with partial or total paralysis of the ocular horizontal movements. Some patients present mutism and a state of paralysis with preservation of understanding and the sensory ways (pseudocoma or locked-in syndrome). The diagnosis of certainty of this entity is anatomopathologic. Nevertheless, the capacity of the computerized axial tomography (CAT), and especially that of the nuclear magnetic resonance (NMR), to visualize the pontine lesions have largely increased the frequency of the pre-mortem diagnosis. There is not a specific treatment for this illness. It should be prevented avoiding the sharp changes in plasma sodium level in patients with hyponatremia.
INTRODUCCION
La mielinólisis pontina central es una rara enfermedad que se encuentra en sólo el 0,25% de autopsias en adultos. Esta entidad fue descrita por primera vez en 1949 por Adams en un paciente alcohólico con delirium tremens y neumonía, que presentaba cuadriplejía, debilidad facial, disfagia, mutismo y Babinski bilateral. El estudio de la biopsia mostraba destrucción de la mielina a nivel pontino. Diez años más tarde Adams y cols. describieron tres casos más con lesiones semejantes y la nombraron mielinólisis pontina central, resaltando el daño simétrico e invariablemente central de la base del puente1 -3
Fue a mediados de la década del 70 que se determinó la asociación clínica de esta enfermedad con estados de hiponatremia y su rápida corrección, lo cual fue corroborado en la década siguiente mediante estudios experimentales en animales.2 En la actualidad, parece demostrado que la mielinólisis pontina central es una enfermedad neurológica relacionada con un trastorno electrolítico y no con el consumo crónico de etanol. Se trata de una enfermedad desmielinizante de etiología desconocida, que se observa sobre todo en pacientes alcohólicos crónicos o con enfermedad crónicas acompañadas de malnutrición o desequilibrios hidroelectrolíticos.1,4,5 El objetivo del presente artículo es hacer una revisión actualizada de los datos publicados en los últimos años en lo que respecta a sus distintos aspectos.
DEFINICION
La mielinolisis central pontina es un síndrome conocido desde principios de la década de 1960 y primariamente descrito en pacientes alcohólicos, que consiste en una desmielinización de la sustancia blanca cerebral. Su mecanismo fisiopatológico se basa en los cambios osmóticos producidos en esta estructura al corregirse de forma brusca una hiponatremia preexistente. Es una condición caracterizada por daño neurológico causado por la destrucción de las vainas de mielina en el centro de la protuberancia (desmielinización pontina). Ocasionalmente se encuentran lesiones similares en otras regiones (desmielinización extra - pontina).6
EPIDEMIOLOGIA
No existe predilección por sexo ni edad2 La mielinólisis pontina central puede aparecer en pacientes con enfermedades crónicas sometidos a variaciones bruscas en el metabolismo hidroelectrolítico.7
La causa más común es un cambio rápido y drástico de los niveles de sodio en el organismo. Con mucha frecuencia se presenta durante el tratamiento de una hiponatremia, cuando los niveles de sodio se elevan demasiado rápido; sin embargo, también puede ocurrir ocasionalmente con la corrección demasiado rápida de una hipernatremia.8,9 El alcoholismo, el síndrome de Wernicke Korsakoff , la desnutrición y los trastorno es hidroelectrolíticos asociados a enfermedades graves, como hepatopatías (cirrosis, enfermedad de Wilson), nefropatía vascular, transplante renal, tumores cerebrales, diabetes, amiloidosis, quemaduras, enfermedad de Addison, leucemias e infecciones, aumentan el riesgo de una mielinólisis central del puente.1,4,5,7
ETIOPATOGENIA
Aunque las primeras descripciones de esta enfermedad se realizaron en pacientes alcohólicos crónicos, el aumento en el número de estas descripciones coincidió con la difusión de los sueros salinos en el tratamiento de los trastornos hidroelectrolíticos. En este mismo sentido, esta enfermedad puede reproducirse en animales de experimentación mediante una rápida corrección de una hiponatremia crónica. Parece, pues, que la mielinólisis pontina central está causada por un cambio rápido de las concentraciones de agua en el cerebro.5
La causa más común corresponde a la rápida corrección de los niveles de sodio en hiponatremia.1
El trasplante de médula ósea2 se asocia frecuentemente al alcoholismo y la hiponatremia que llegan a desarrollar.3
Hiperemesis grávida. La fisiopatología exacta no se conoce, pero se sabe que los estados hipoosmolares (como la hiponatremia) tienden a inducir edema cerebral por paso de agua del espacio extracelular al intracelular, lo cual se evita mediante la salida de la célula iones y aminoácidos, llamados osmolitos (sodio, potasio, taurina, ácido glutámico y solutos orgánicos como fosfocreatinina, mioinositol, glutamina).6
Establecido tal equilibrio, la rápida corrección de la hiponatremia producirá una elevación brusca de la osmolaridad plasmática, con lo cual el medio extracelular será hipertónico con respecto al intracelular, con la consecutiva deshidratación del tejido cerebral, condición responsable de la mielinólisis.4,10 La destrucción de la vaina mielínica inhibe la conducción del impulso dentro de la célula nerviosa y disminuye así su capacidad para comunicarse con otras células.5
También se han observado casos de esta enfermedad después de otros trastornos hidroelectrolíticos que cursan con hiperosmolaridad, como hipernatremia, hiperglucemia o azoemia.
ANATOMIA PATOLOGICA
La lesión básica consiste en destrucción de las vainas de mielina, con cilindroejes y cuerpos neuronales relativamente indemnes, excepto en el centro de la lesión, en la que puede existir necrosis celular. La lesión fundamental comienza en el rafe medial, y afecta parte o toda la base de la protuberancia en forma simétrica (desmielinización pontina ). Se evidencia fagocitosis reactiva y células gliales a través de focos de desmielinización. No existen lesiones inflamatorias.2,4,5
Alrededor del 10% de los casos presentan lesiones similares en otras regiones (desmielinización extra pontina): tálamo, núcleo subtalámico, cuerpo geniculado externo, putamen, globo pálido, cápsula interna, sustancia blanca del cerebelo y capas profundas de la corteza cerebral.4,5,11)
CUADRO CLINICO
Las manifestaciones clínicas oscilan desde asintomáticas a comatosas, y pueden pasar inadvertidas por la enfermedad de base o el estado del paciente.3
Normalmente se observa un síndrome corticospinal y corticobulbar rápidamente progresivo, que suele producirse durante una enfermedad aguda que conlleva un trastorno electrolítico asociado. Se cree que la intensidad de los síntomas varía con el tamaño de la lesión.2,12,13
Los pacientes con esta enfermedad suelen presentar tetraparesia progresiva subaguda acompañada de parálisis pseudobulbar con disartria e imposibilidad de protruir la lengua, junto con parálisis parcial o completa de los movimientos oculares horizontales. Dado que las vías sensitivas y la conciencia pueden permanecer indemnes, estos enfermos pueden desarrollar un síndrome de desaferentación (locked -in syndrome).
Los reflejos osteotendinosos pueden estar aumentados, disminuidos o ser normales y puede observarse un signo de Babinski bilateral. En caso de que la enfermedad progrese pueden aparecer alteraciones pupilares, posturas anormales (descerebración), parálisis respiratoria y alteraciones de la conciencia (estupor y coma). En la mayoría de los casos, la evolución es mortal en el plazo de 2 o 3 semanas, aunque algunas veces se ha observado una remisión del cuadro clínico.5
Los síntomas clínicos del síndrome de desmielinización osmótica son manifestaciones neurológicas que reflejan daño en las diferentes víasanatómicas; esto nos ayuda desde el punto de vista clínico a tener una localización topográfíca de las lesiones cuando se sospecha esta entidad, así, la cuadriparesia espástica y la parálisis pseudobulbar reflejan daño a las vías corticoespinal y corticobulbar, y ocurren en más del 90% de los pacientes.11
La mielinólisis extrapontina puede causar ataxia y movimientos extrapiramidales como el parkinsonismo y la distonia, por lesión de los ganglios basales (putamen y núcleo caudado).12
DIAGNOSTICO
El antecedente de haber sufrido hiponatremia, sumado a la aparición posterior de cuadros de déficit neurológicos como por ejemplo: Cuadraparesia, disartria, disfagia, diplopía, confusión, pérdida de la conciencia, apoyan el diagnóstico. La resonancia magnética puede mostrar ciertos cambios a nivel del parénquima cerebral, como es el aumento en la intensidad a nivel pontino.
El diagnóstico de certeza de esta entidad es anatomopatológico. No obstante, la introducción en la práctica clínica de la Tomografía Computada (TC) de alta resolución y, en especial, la Resonancia Magnética Nuclear (RMN) ha permitido efectuar este diagnóstico en pacientes con manifestaciones clínicas compatibles. Así, el diagnóstico se establece demostrando los cambios desmielinizantes característicos en la base del puente, a veces, otras áreas cerebrales, como cuerpo estriado, tálamo, cerebelo y sustancia blanca cerebral.4,5
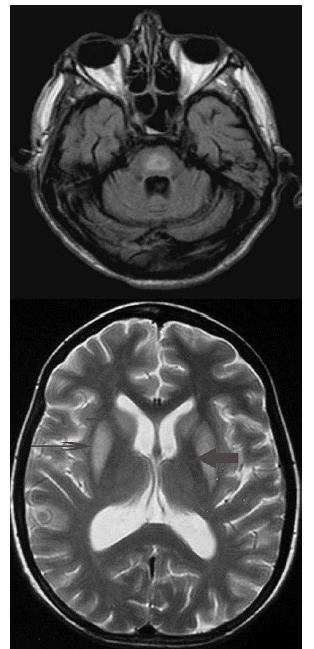
La TC de cerebro puede ser normal o evidenciar alteraciones como lesiones de baja densidad en regiones pontinas y extrapontinas, sin efecto de masa. La RMN de cerebro tiene mayor sensibilidad y especificidad para confirmar el diagnóstico.1 En algunos casos puede visualizarse en la RMN cerebral una característica lesión en "alas de murciélago" en la base protuberancial.
Las lesiones de desmielinización aguda en la RMN son simétricas e hipointensas en T1, en la fase subaguda son hiperintensas en T2, probablemente por la presencia de microhemorragias provocadas por daño endotelial. Las lesiones en la RMN pueden aparecer días o semanas después del inicio de los síntomas y se resuelven completamente en un período de meses. 1,3
El examen del LCR suele ser normal, o mostrar una ligera hiperproteinorraquia.4 Es frecuente la prolongación de los potenciales evocados auditivos.4
TRATAMIENTO
Este trastorno es una emergencia que requiere hospitalización para el diagnóstico y tratamiento iniciales. No existe un tratamiento específico de la enfermedad. La administración de agentes deshidratantes como el glicerol o la urea han resultado útiles en algunos pacientes.4
En pacientes con manifestaciones extrapiramidales hay una excelente respuesta a la administración de agentes dopaminérgicos.10.La fisioterapia puede ayudar a mantener la fuerza, la movilidad y la función muscular en los brazos y piernas debilitados.5
Los glucocorticoides han reducido la gravedad y la extensión de las lesiones desmielinizantes en animales de experimentación. El tratamiento con inmunoglobulinas puede ser una opción terapéutica a tener en cuenta en pacientes con MCP y progresión clínica tras el tratamiento habitual. Además esta respuesta abre interrogantes sobre un posible mecanismo disinmune en esta patología.5
PRONOSTICO
El pronóstico de los casos del síndrome de desmielinización osmótica es malo pues tiene una alta tasa de morbimortalidad y de secuelas neurológicas. El curso de la enfermedad es rápido, y conduce a la muerte en días o semanas por complicaciones sistémicas, aunque la desmielinización puede ser potencialmente reversible, y algunos pacientes han logrado sobrevivir a la fase aguda.4
El daño neurológico causado por la mielinólisis central del puente suele ser persistente. Este trastorno puede causar una incapacidad grave. Existen casos sin recuperación, y otros con resolución espontánea o que remiten con la intervención terapéutica.3
CONCLUSION
El término mielinolisis central pontina se amplió después al comprobarse que las lesiones descritas no se limitaban al puente, si no podían afectar además otras estructuras como cápsula interna, cuerpo estriado, tálamos y sustancia blanca subcortical, incluso sin comprometer la protuberancia. Así aparece el concepto de mielinolisis extrapontina y más adelante el de "síndrome de desmielinización osmótica" .10
En 1976 Tomlinson y cols.4 postulan que la corrección rápida de la hiponatremia es causa de mielinolisis, más que la hiponatremia per se. Desde entonces adquieren importancia las tasas de corrección del sodio, definidas arbitrariamente en algunas publicaciones como "lentas" si son menores a 0,7 mEq/l/h, y "rápidas" o mayores a 2 mEq/K/h. que se asociarían a un mayor riesgo de presentar esta complicación.8
Luego el énfasis se trasladó a la variación neta que experimenta el sodio plasmático en un determinado período de tiempo, independientemente de las tasas de corrección.
Basados en análisis retrospectivos, algunos autores sugieren que la mielinolisis puede evitarse limitando el incremento del sodio a 12 mEq/l en 24 h10 y 25 mEq/l en 48 h.3
Posteriormente Karp y Laureno12 en 1993 publicaron una serie de 14 pacientes que tras la corrección de su hiponatremia sufren mielinolisis pontina y extrapontina, en 3 de los cuales el sodio se mantuvo en el rango sugerido. En consecuencia recomiendan bajar estos límites a menos de 10 mEq/l en 24 h y menos de 21 mEq/l en 48 h. En el caso de nuestra enferma podríamos especular que desarrolló MCP por que la natremia aumentó en aproximadamente 25mEq/l en 24 h. Sin embargo la literatura confirma que puede haber mielinolisis con modestas tasas de elevación4,5, o solamente con restricción de volumen.6 Más aún, se ha descrito MCP en ausencia de hiponatremia, en pacientes que por diversas causas han desarrollado hipernatremia.9
Por otro lado autores como Sarnaik y col5 han demostrado que el uso de soluciones salinas hipertónicas a elevadas tasas de incremento (3,1 mEq/l/h) es un método seguro y efectivo. En otros reportes se sobrepasa los 5 mEq/l/h, con buena respuesta y sin evidencia de morbilidad.6
Igual disparidad de resultados y opiniones ha existido en el plano experimental. Los defensores del rol patogénico de la elevación rápida del sodio como Laureno y cols. 1 han inducido mielinolisis en perros sometidos a hiponatremia, en los cuales se aumentó el sodio plasmático en un breve lapso de tiempo. A distintos hallazgos y conclusiones llega A. Arieff 7, un prominente investigador en el campo de la hiponatremia, quien observó en perros y ratas a los que mantuvo con sodio bajo 120 mEq/l por al menos dos días, letargo, debilidad, paresia de extremidades, crisis convulsivas y falla respiratoria. La mortalidad sobrepasó el 50%.
Para este autor la hiponatremia por sí sola puede explicar la clínica y lesiones descritas en pacientes y animales. También hay otras publicaciones que concuerdan con esta apreciación.2
Como es de esperar, tampoco existe consenso en cuanto a la fisiopatología del daño neurológico asociado a hiponatremia. Aunque nadie duda que los síntomas iniciales como náusea, vómitos, compromiso de conciencia y convulsiones se deben a la encefalopatía hiponatrémica, que revierte con aporte de sodio, después de un período de mejoría que va de uno a tres días, los pacientes experimentan deterioro progresivo, llegando nuevamente al estupor o coma, apareciendo esta vez parálisis pseudobulbar, tetraplejia o síndrome de enclaustramiento, en muchos casos con resultado fatal.
Estas últimas complicaciones se deberían a procesos de mielinolisis propiamente tal, producto de la terapia según Laureno y cols. 2,12
Arieff en cambio sostiene que esta secuencia puede aparecer sin tratamiento alguno y plantea que el daño neurológico está mediado por hipoxia, secundaria al edema cerebral e hipertensión intracraneana asociados a hiponatremia 7,8. Agrega que en estos casos habitualmente existe el antecedente de falla respiratoria y convulsiones, que también contribuyen a la hipoxia. En efecto, se ha descrito mielinolisis, edema, herniación e infartos en cerebros de pacientes que fallecieron como consecuencia de hiponatremia no tratada9. No obstante, este autor acepta que la terapia inadecuada puede originar secuelas neurológicas o la muerte en un grupo seleccionado de pacientes, especialmente cuando la concentración del sodio ha aumentado en más de 25 mEq/l en las primeras 48 h o se ha producido una sobrecorrección hasta niveles de hipernatremia. El curso bifásico según A. Arieff, resultaría de un proceso homologable a la encefalopatía post anóxica. En opinión de R. Adams1 este concepto es insostenible puesto que la hipoxia no fue un factor en ninguno de sus enfermos ni en los reportados por otros como Laureno y cols11 Más aun, afirma que no se han detectado las lesiones pontinas y extrapontinas típicas en casos de hipertensión intracraneana o de hipoxia de origenes diversos.1
Pero A. Arieff va más allá y considera que la aplicación de los términos mielinosis central pontina y síndrome de desmielinización osmótica a los pacientes con hiponatremia tratada, representa un artefacto de la literatura médica, puesto que en muchos casos en que se ha pretendido inculpar al tratamiento, no se ha detectado lesiones o éstas se encuentran en cualquier parte del cerebro y no en el puente.8 Sostiene además que se ha vinculado erróneamente a la corrección del sodio con lesiones desmielinizantes encontradas en la autopsia de pacientes que ni siquiera tuvieron el antecedente de hiponatremia o que nunca fueron tratados. También parece claro que MCP se ha diagnosticado reiteradamente sólo en base a sospechas clínicas. R. Tien y col comunican una serie de 20 pacientes con hiponatremia sintomática en los que se planteó el diagnóstico de MCP. Retrospectivamente se revisó las imágenes (RNM o TAC) y hallazgos de anatomía patológica. De estos, solo 3 cumplieron criterios de MCP, en los que además hubo el antecedente de alcoholismo. Los autores concluyen que ni la encefalopatía hiponatrémica ni su tratamiento se asocia habitualmente con MCP.
A la vez la literatura radiológica demuestra que una multitud de lesiones puede semejar MCP, incluyendo infartos, metástasis, gliomas, esclerosis múltiple, encefalitis, quimioterapia y radioterapia 2 No obstante, con el antecedente de un trastorno electrolítico severo, es muy sugerente de MCP la presencia de una lesión simétrica y central en la base del puente con respecto de la superficie, generalmente sin extensión al tegmento, tálamo y mesencéfalo, descripción que coincide con nuestro caso. De todos modos es necesario considerar en el diagnóstico diferencial estas otras entidades, en especial por su incidencia, los infartos del territorio de la arteria basilar.
Las características distintivas que orientan a trombosis o embolia vertebrobasilar, son su inicio repentino, progreso escalonado de la clínica, asimetría de los signos de vías largas, compromiso más extenso de las estructuras tegmentarias protuberanciales, lo mismo que del mesencéfalo y el tálamo, que puede traducirse en diversos trastornos de la sensibilidad y conciencia, afección de pares craneanos y signos neuroftalmológicos (paresia de mirada conjugada, defectos del campo visual, alteraciones pupilares, nistagmus, oftalmoplejia internuclear, etc), hallazgos infrecuentes de observar en la MCP, que es fundamentalmente una lesión del fascículo corticoespinal que da lugar a manifestaciones motoras. Sin embargo es necesario insistir en que ningún elemento clínico o radiológico es exclusivo de MCP y que el diagnóstico de certeza sólo es posible por la necropsia en los casos fatales.
Existe además entre los enfermos con secuelas neurológicas una clara predilección por el sexo femenino7,4. Aquí aparecen involucrados los estrógenos que tienen efecto inhibitorio sobre la Na+-K+ATPasa, considerado uno de los principales mecanismos contra la hiponatremia, y una mayor reactividad vascular a la vasopresina observada en las mujeres, responsable de vasoespasmos.2
Por último es pertinente señalar que pese a que en un comienzo se consideró MCP como inexorablemente fatal, hoy es claro que muchos pacientes sobreviven y pueden tener un grado significativo de recuperación. También en la actualidad ya no parece tan ilusoria la posibilidad de ofrecer algún tipo de terapia cuando los síntomas de MCP se han iniciado. Algunos investigadores han obtenido resultados alentadores con el uso de plasmaféresis, administración de esteroides u hormona liberadora de tirotrofina, aunque todavía se trata de pocos casos como para sacar conclusiones definitivas.2
De lo expuesto podemos concluir que está lejos de demostrarse una relación causal entre MCP y corrección de hiponatremia. Sólo es posible afirmar que en algunos casos MCP se relaciona con el tratamiento. Pese a las recomendaciones de algunos autores de no incrementar el sodio más allá de ciertos límites en un determinado periodo de tiempo, es evidente que no existe un método seguro que permita evitar esta complicación. Tal vez sea aconsejable ser prudentes en el manejo de una hiponatremia, pero no hay que olvidar que siempre se debe tratar los casos sintomáticos.
BIBLIOGRAFIA
1. Guzick D. Síndrome de desmielinización osmótica. Medicina 2009; 59:176-178. [ Links ]
2. Kahn C Jr. Demyelinating diseases. Medical Post2002; 12:165-170. [ Links ]
3. Uribe Uribe C, Arana Chacón A, Lorenzana Pombo P. Fundamentos de medicina -neurología. 5ta edición. Medellín: Corporación para investigaciones biológicas, 2006: 378. [ Links ]
4. Diaz Rubio M, Espinos D. Tratado de medicina interna. 1ra edición. Madrid: Panamericana, 1994: II vol. [ Links ]
5. 5. Farreras Rozman C. Principios de medicina interna. 14ta edición. Barcelona: Harcourt Brace, 2012: II vol: 2165. [ Links ]
6. Dewan R, Rai R, Praveen G. Correction of Hyponatremia. Wichita Falls Medicine Magazine 2003; 8:13-15 [ Links ]
7. Berkow R, Fletcher, A. El manual merck de diagnóstico y terapéutica. 9na edición. Madrid: Ha rcourt Brace, 1994:1600. [ Links ]
8. Harrison F. Principios de medicina interna. 13ra edición. Madrid: Interamericana, Mc Graw Hill, 1994: II vol: 2693. [ Links ]
9. Kelley W. Medicina Interna. 2da edición. Buenos Aires: Panamericana, 1992: II vol: 2242-10. kiriakopoulos E. Central Pontine Myelinolysisi. Healt hcare 2003; 2: 56-61. [ Links ]
10. Ferreiro J . Neurología básica. 3ra edición. Madrid: Mc. Graw Hill, 2003:175. [ Links ]
11. Rubín E, Farber J. Patología. Buenos Aires: Panamericana, 1990.13. Luzzio C. Osmotic Myelinolysis. Medicine Specialities 2001; 24: 78 -83. [ Links ]