Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Revista Médico-Científica Luz y Vida
versión impresa ISSN 2219-8032
Rev. Méd.-Cient. Luz Vida v.2 n.1 Cochabamba 2011
ARTÍCULO DE REVISIÓN
NEURO-ENDOCRINOLOGÍA / NEURO-ENDOCRINOLOGY
GASTROPARESIA DIABÉTICA: UNA COMPLICACIÓN GASTROINTESTINAL SUBDIAGNÓSTICADA EN LA NEUROPATÍA DIABÉTICA
DIABETIC GASTROPARESIS: A GASTROINTESTINAL COMPLICATION UNDERDIAGNOSED IN DIABETIC NEUROPATHY
Carpio-Deheza Gonzalo1, Almendras Mary Cruz2
Correspondencia / correspondence: Gonzalo Carpio-Deheza
e-mail: gcd_smed@hotmail.com
Recibido para publicación / Received for publication: 19/07/2011
Aceptado para publicación / Accepted for publication: 26/07/2011
RESUMEN
La Gastroparesia Diabética es un síndrome caracterizado por retardo en el vaciamiento gástrico en ausencia de obstrucción mecánica del estómago. Los síntomas más importantes son plenitud postprandial (saciedad precoz), náuseas, vómitos y distensión abdominal, aunque si bien en muchos pacientes la misma se mantiene asintomática. La misma ha sido relacionada con la diabetes como su primera causa.
Si bien esta complicación de la Diabetes Mellitus, no es considerada como una que aumente cuantiosamente la morbilidad y/o mortalidad, la misma es importante desde el punto de vista de las alteraciones que genera a posteriori, dentro de ellas, está la alteración en la absorción de medicamentos por vía oral, por distintos mecanismos.
Palabras Clave: Subdiagnóstico Gastroparesia diabética, Disautonomía.
ABSTRACT
Diabetic gastroparesis is a syndrome characterized by delayed gastric emptying in the absence of mechanical obstruction of stomach. The major symptoms are postprandial fullness (early satiety), nausea, vomiting and abdominal distension, although many patients remains asymptomatic. This condition has been linked to diabetes as the primary cause.
Although this complication of Diabetes Mellitus is not considered a substantial factor to increase morbidity and/or mortality. It is important from the point of view of subsequent changes generated, such us the alteration in the absorption of oral medications by different mechanisms.
Keywords: Diabetic gastroparesis underdiagnosed, Dysautonomia.
La diabetes mellitus (DM) es la causa más frecuente de compromiso neuropático, afectando hasta un 50% de los pacientes con esta enfermedad. Esto es especialmente relevante si se considera el aumento estimado en la prevalencia de la DM, más aún si incluso la intolerancia a la glucosa puede considerarse como un factor de riesgo de neuropatía.1-3
Bajo el término neuropatía diabética (ND) se incluye un grupo diverso de síndromes de alta prevalencia en pacientes diabéticos. Para definir ND se pueden aludir conceptos clínicos, bioquímicos y patológicos.4
Así mismo, si bien el síndrome más común es la polineuropatía simétrica distal,5 que es una neuropatía sensorial y motora de distribución "en guante y calcetín" (con manifestaciones sensoriales como adormecimiento y disestesia pero también con manifestaciones dolorosas), no debe de olvidarse de las Disautonomías, siendo las principales manifestaciones clínicas de disautonomía relacionada a diabetes mellitus: cardiacas, gastrointestinales y genitourinarias, las cuales pueden aparecer al poco tiempo después del diagnóstico.4
En 1958, Kassander creó el término gastroparesis diabeticorum, para describir el proceso de atonía y pérdida del vaciamiento gástrico observado en algunos pacientes diabéticos.6 En los últimos años, con la inclusión del actual paradigma de la Medicina, como lo es "la Integralidad", se ha visto la necesidad de tocar patologías no tocadas a fondo en muchas escuelas de Medicina, puesto que es el Médico General y ya no el Especialista, aquel que manejará a la mayor cantidad y diversidad de pacientes, y que si no está al corriente sobre complicaciones que se suscitan en patologías tan comunes en nuestro medio como lo es la Diabetes (con una prevalencia de 7,2%),7 mantendrá terapéuticas por VO, tanto para la DM como para otras patologías, que a posteriori, no le darán un buen pronostico a sus pacientes.
DESARROLLO
Si bien la Gastroparesia literalmente significa parálisis del estómago, la Gastroparesia Diabética (GPD) ha sido definida de diferentes formas, siendo la más aceptada: Síndrome caracterizado por retardo en el vaciamiento gástrico en ausencia de obstrucción mecánica del estómago.8 Los síntomas más importantes son plenitud post-prandial (saciedad precoz), náuseas, vómitos y distensión abdominal,9 aunque si bien en muchos pacientes la misma se mantiene asintomática.10
Esta no es una patología que se considere de alta morbilidad por lo que la mayoría de los estudios la considera de baja prevalencia, pero cuando se interroga específicamente sobre síntomas gastrointestinales esta se incrementa.11
La gastroparesia es una complicación identificada de la diabetes mellitus y clásicamente se considera que ocurre en personas con diabetes mellitus tipo 1 de larga duración y otras complicaciones asociadas, como retinopatía, nefropatía y neuropatía periférica, en los que se sugiere una frecuencia de presentación del 25 a 55% de los enfermos con diabetes mellitus tipo 1.12,13 Se ha descrito, asimismo, esta complicación en aproximadamente el 30% de pacientes con diabetes mellitus tipo 2.14
Sin embargo, tanto en la diabetes mellitus tipo 1 como en la diabetes mellitus tipo 2 se han publicado índices muy variables de vaciamiento gástrico.15 De esta manera se puede concluir que la gastroparesía diabética, se encuentra entre el 10-76% de individuos con diabetes mellitus con ocho a diez años de evolución de la enfermedad.11 Además un dato interesante es que la gastroparesia se ve en la diabetes tipo 1 y 2, al igual que en pacientes con y sin complicaciones asociadas de la diabetes.16,17
Fisiopatogenia
Las causas de la gastroparesia diabética, deben de considerarse como multifactoriales,18 al igual que en el resto de las ND, por lo que en base a las hipótesis planteadas por varios autores se pudo elaborar el siguiente esquema, el cual está basado en dos alteraciones importantes 1. La Alteración Nerviosa y 2. La Alteración Vascular, ambas alteraciones causadas por distintos factores que parten de la presencia de una Hiperglicemia y una Disminución de la Insulina y/o de su acción. (Ver Figura 1).
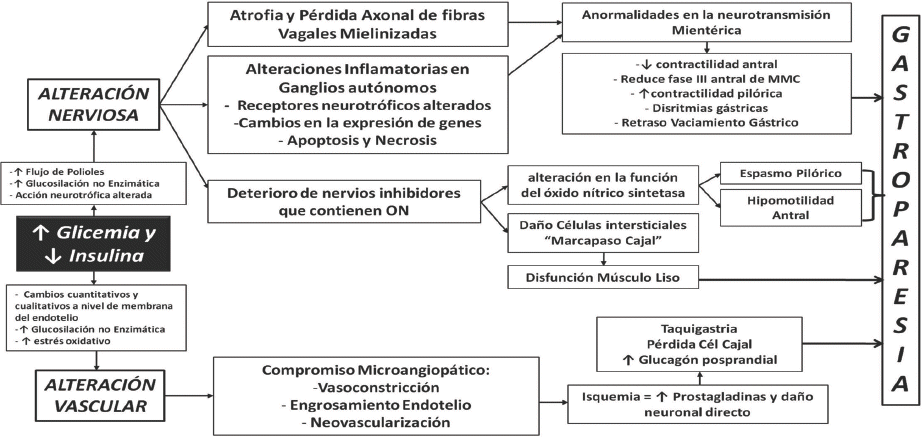
Figura 1. Fisiopatogenia de la Gastroparesia diabética.
Fuente: Esquema elaborado por el Dr. Gonzalo Carpio Deheza MD, MSc. en base a la literatura revisada4,15,18
Las alteraciones en la motilidad gástrica derivadas de lo anteriormente expuesto son principalmente: deterioro en la relajación del fondo gástrico alterando de esta manera la acomodación del contenido, cambios en la motilidad dadas por la taqui o bradigastria y la hipomotilidad antral posterior a la contracción duodenal, secundario a la ausencia de la fase 3 del complejo motor migratorio. A menudo se observa píloro-espasmo que también contribuye a deteriorar el vaciamiento gástrico.19
Clínica de Presentación
A pocos años del inicio de la diabetes clínica, muchos pacientes desarrollan signos del daño neuronal autonómico que van desde alteraciones asintomáticas en la velocidad de conducción del nervio, a la disfunción autonómica con riesgo de vida.16
La neuropatía autonómica que conduce a una pérdida del tono vagal y aumentos en la actividad simpática puede dar lugar a disritmias gástricas que predisponen a la gastroparesia.16,17
Las manifestaciones de gastroparesía diabética son poco específicas; aproximadamente 50% de los pacientes son asintomáticos o coinciden con otros procesos patológicos gastrointestinales, esofagitis péptica, reflujo biliar, esofagitis candidiásica y bezoares, los cuales dificultan el diagnóstico.10
Los síntomas incluyen náuseas, vómitos, saciedad temprana, plenitud y molestia abdominal. Al parecer, la presencia de meteorismo y plenitud abdominales se asocia en particular con la magnitud del retraso del vaciamiento.15,20 Sin embargo, la gravedad del síntoma no necesariamente se correlaciona con el grado de estasis gástrica.14
Algunos pacientes con síntomas graves pueden tener patrones de vaciamiento casi normales o normales, ya que en estos pacientes, es posible que los síntomas dispépticos se deban a otras anormalidades, que incluyen deterioro de la relajación del fondo, disritmias de la onda lenta gástrica o hipersensibilidad visceral.14,15
Los cambios en el vaciamiento gástrico pueden afectar las concentraciones posprandriales de la glucosa en sangre, siendo así que el retraso del vaciamiento gástrico contribuye a un control deficiente de la glucemia debido al aporte impredecible de alimento al duodeno.15,21,22 El deterioro del vaciamiento gástrico con la administración continua de insulina exógena puede producir hipoglucemia y otro tipo de complicaciones en estos pacientes que tienen una patología de base como lo es la Diabetes.
Diagnóstico
Si bien la literatura menciona una frecuencia de presentación bastante diferente, que va de 10-76%, en cuanto a GPD se refiere, la misma se va acrecentando, mediante la realización de una buena anamnesis y un examen físico completo.
Dentro de los apoyos diagnósticos que podemos realizar para tener un diagnóstico definitivo están:
Tabla 1. Pruebas para valorar las funciones motora y mioeléctrica gástricas.

Fuente: Adaptado de Parkman HP, Hasler WL, Fisher RS. Revisión técnica sobre el diagnóstico y tratamiento de la gastroparesia. Rev Gastroenterol Mex. 2005;70(3):325-360.
Manejo
El tratamiento tiene como metas principales mantener un adecuado estado nutricional, optimizar el efecto de la terapia hipoglicemiante, principalmente de la insulina y mejorar los síntomas asociados. Esto conllevará a mantener adecuados valores de glicemia pre y posprandiales, mantenimiento de índices de masa corporal normales y por ende disminuirá el compromiso de órganos blanco.18
Los principios clave en el manejo de la gastroparesia diabética son la corrección de los factores agravantes, incluyendo la optimización de la glucosa y electrolitos los niveles, la prestación de apoyo nutricional; y el uso de tratamientos procinéticos y sintomáticos.23
El manejo puede ser adaptado a la gravedad de la condición, que se clasifica de acuerdo con la capacidad de mantener una nutrición adecuada y la capacidad de respuesta a la terapia.23,24
Siendo así que la gastroparesia leve, se caracteriza por síntomas que son fáciles de controlar: peso y el mantenimiento de la nutrición en una dieta regular o haciendo pequeñas modificaciones en la dieta. La gastroparesia compensada se asocia con síntomas de gravedad moderada, parcialmente controlado con los medicamentos, la nutrición se mantiene con el uso de ajustes en la dieta y estilo de vida, y el tratamiento hospitalario no es muy común. En la gastroparesia con insuficiencia gástrica, los síntomas son refractarios a pesar de la terapia médica, la nutrición no se puede mantener a través de la vía oral, y visitas a urgencias u hospitalizaciones son obligatorias.23
En la tabla 2, se resume recomendaciones para el manejo basados en recomendaciones de consenso15,24los datos disponibles, y la experiencia clínica.
Tabla 2. Manejo de la Gastroparesia Diabética

PEY: Yeyunostomia Percutánea Endoscópica. Fuente: Camilleri M. Diabetic Gastroparesis. N Engl J Med. 2007;356:820-9.
Tratamiento Quirúrgico
La cirugía rara vez está indicada para el tratamiento de gastroparesia, excepto para descartar otros trastornos o para colocar tubos de descompresión o de alimentación. Un estudio sistemático concluyó que los datos son insuficientes para proporcionar apoyo a la cirugía gástrica en el tratamiento de pacientes con gastroparesia diabética.25,26
Complicaciones de la Gastroparesia Diabética
Las consecuencias de la gastroparesia diabética son múltiples incluyendo trastornos hidroelectrolíticos, deficiencias nutricionales, pérdida de peso, pobre control glucémico que a su vez altera la motilidad gástrica, los bezoares que son una rara complicación generados por la retención de productos alimentarios no digeridos, aumento del tiempo de contacto de algunos medicamentos y un aumento en el riesgo de broncoaspiración en los procedimientos que requieran anestesia para estos pacientes.19 El paciente con GPD tiene una mayor tendencia a desarrollar dilatación gástrica durante los episodios agudos de la cetoacidosis,22,24 que puede requerir aspiración por sonda nasogástrica durante largos períodos.
La candidiasis esofágica afecta a aproximadamente el 15% de los pacientes, posiblemente debido a la estasis y gastroesofágico secundario a GPD reflujo.27,28
DISCUSIÓN Y CONCLUSIONES
La gastroparesia diabética, ha sido por mucho tiempo subdiagnosticada y dejada de lado, ante el resto de neuropatías diabéticas que presenta un paciente, en los distintos grupos poblacionales, y solo se la ha diagnosticado cuando la patología ya estaba muy avanzada.
Ahora, si bien esta complicación de la Diabetes Mellitus, no es considerada como una que aumente cuantiosamente la morbi-mortalidad, la misma es importante desde el punto de vista de que generalmente los pacientes diabéticos no solo presentan diabetes, sino que presentan diabetes y otras patologías crónicas añadidas, las cuales también necesitan de una terapéutica en base a medicamentos por vía oral, que si el médico (generalmente médico general y/o recién egresado), no sabe al respecto de esta complicación seguirá manteniendo el tratamiento por vía oral de las otras patologías, peor aún tan solo irá aumentando la dosis de las mismas, sin poner atención y tratar a una complicación más de la diabetes como lo es la gastroparesia.
Creemos que como conclusión importante está el de recalcar: que si bien hoy en día la clínica vuelve a ponerse, nuevamente por encima de los métodos de ayuda diagnóstica, donde el conocimiento de este tema se vuelve imprescindible, más por el hecho de la evolución del cuadro. Es importante recordar la cuantiosa importancia que tiene el de no solo realizar un ejemplar examen físico, sino también el de "escuchar al paciente", realizar una buena anamnesis (puesto que en estudios realizados en pacientes con gastroparesia diabética, los mismos solo respondieron que presentaban la sintomatología "a veces"10), donde se realce la relación Médico-Paciente, que ha estado siendo dejada de lado por realizar métodos ostentosos de apoyo diagnóstico, que si bien ayudan bastante en el tratamiento de una enfermedad, pero no así en el tratamiento de una persona. Más aun cuando estamos entrando en nuestros días a una concepción de la Medicina Compleja y del paradigma de la Integralidad en Salud, donde para responder a las necesidades actuales de la población debemos de conceptualizar primeramente al paciente como un ente que se relaciona, y de esta manera tratar no solo la sintomatología por la que consulta, sino tratar a su entorno interno (Bio-Psico-Social) y externo (familia, comunidad).29
NOTAS
1MD, MSc - Médico Cirujano. Diplomado Tutoría para la Investigación en Salud. Diplomado en Salud Familiar y Comunitaria. Magister en Ciencias de la Educación Superior Universitaria. Cochabamba, Bolivia.
2Estudiante de Medicina, Facultad de Medicina-Universidad Mayor de San Simón. Cochabamba, Bolivia.
Este artículo debe citarse como: Carpio-Deheza G, Almendras MC. Gastroparesia diabética: una complicación gastrointestinal subdiagnósticada en la neuropatía diabética. Rev Méd-Cient "Luz Vida". 2011;2(1):46-50.
This article should be cited as: Carpio-Deheza G, Almendras MC. Diabetic gastroparesis: a gastrointestinal complication underdiagnosed in diabetic neuropathy. Rev Méd-Cient "Luz Vida". 2011;2(1):46-50.
REFERENCIAS BIBLIOGRÁFICAS
1. Zochodne DW. Diabetes mellitus and the peripheral nervous system: manifestations and mechanisms. Muscle Nerve. 2007;36:144-166. [ Links ]
2. Vinik AJ, Mehrabyan A. Diabetic neuropathies. Med Clin N Am. 2004;88:947-999. [ Links ]
3. Pedraza L. Neuropatías Diabéticas formas clínicas y diagnóstico. Rev Med Clin CONDES. 2009;20(5):681-686. [ Links ]
4. Martínez-Conde A, Paredes CM, Castillo RZ. Neuropatía diabética. Rev Hosp Gral Dr. M Gea González. 2002;5(1-2):7-23. [ Links ]
5. Ward JD. Improving the prognosis in type 2 diabetes: diabetic neuropathy is introuble. Diabetes Care. 1999;22:B:84-88. [ Links ]
6. Yang R, Arem R, Chan L. Gastrointestinal tract complications of diabetes mellitus. Arch Intern Med. 1984;144:1251-6. [ Links ]
7. Barceló A, Daroca MC, Rivera R, Duarte E, Zapata A, Vohra M. Diabetes in Bolivia. Rev Panam Salud Pública. 2001 Nov;10(5):318-23. [ Links ]
8. Kassander R. Asymptomatic gastric retention in diabetics (gastroparesis diabeticorum). Ann Intern Med. 1958;48:797-812. [ Links ]
9. Revicki DA, Rentz AM, Dubois D, Kahrilas P, Stanghellini V, Talley NJ, Tack J. Development and validation of a patientassessed gastroparesis symptom severity measure: the Gastroparesis cardinal symptom index. Aliment Pharmacol Ther. 2003;18:141-50. [ Links ]
10. Reyes P, Rojas W. Gastroparesia diabética. Rev Repertorio de Medicina y Cirugía. 2000;9(2): 1035-1042. [ Links ]
11. Bloomgarden ZT. American Diabetes Association Scientific Sessions. Diabetes Care. 1995;18(9):1314-8. [ Links ]
12. Kong MF, Horowitz M, Jones KL, Wishart JM, Harding PE. Natural history of diabetic gastroparesis. Diabetes Care. 1998;22:503-7. [ Links ]
13. Nowak TV, Johnson CP, Kalbfleisch JH, Roza AM, Wood CM, Weisbruch JP. Highly variable gastric emptying in patients with insulin dependent diabetes mellitus. Gut. 1995;37:23-9. [ Links ]
14. Horowitz M, Harding PE, Maddox AF, Wishart JM, Akkermans LM, Chatterton BE, Shearman DJ. Gastric and oesophageal emptying in patients with type 2 (non-insulin-dependent) diabetes mellitus. Diabetologia. 1989;32:151-9. [ Links ]
15. Parkman HP, Hasler WL, Fisher RS. Revisión técnica sobre el diagnóstico y tratamiento de la gastroparesia. Rev Gastroenterol Mex. 2005;70(3):325-360. [ Links ]
16. Smith DS, Williams CS, Ferris CD. Diagnosis and treatment of chronic gastroparesis and chronic intestinal pseudo-obstruction. GastroenterolClinNorthAm. 2003 Jun;32(2):619-658. [ Links ]
17. Shakil A, Church RJ, Rao SS. Gastrointestinal complications of diabetes. Am Fam Physician. 2008;77(12):1697-1702. [ Links ]
18. Marulanda-Sierra VA. Manifestaciones gastrointestinales de la diabetes mellitus. Rev Col Gastroenterol. 2006;21(1):39-56. [ Links ]
19. Ebert EC. Gastrointestinal complications of diabetes mellitus: Disease of month. Gastrointestinal Disorders. 2005;51(12):620-663. [ Links ]
20. Jones KL, Russo A, Stevens JE, Wishart JM, Berry MK, Horowitz M. Predictors of delayed gastric emptying in diabetes. Diabetes Care. 2001;24:1264-9. [ Links ]
21. Rayner CK, Samsom M, Jones KL, Horowitz M. Relationships of upper gastrointestinal motor and sensory function with glycemic control. Diabetes Care. 2001;24:371-81. [ Links ]
22. Quigley EMM, Hasler W, Parkman HP. AGA technical review on nausea and vomiting. Gastroenterology. 2001;120:263-86. [ Links ]
23. Camilleri M. Diabetic Gastroparesis. N Engl J Med. 2007;356:820-9. [ Links ]
24. Abell TL, Bernstein RK, Cutts T, Farrugia G, Forster J, Hasler WL, et al. Treatment of gastroparesis: a multidisciplinary clinical review. Neurogastroenterol Motil. 2006;18:263-83. [ Links ]
25. Jones MP, Maganti K. A systematic review of surgical therapy for gastroparesis. Am J Gastroenterol. 2003;98:2122-9. [ Links ]
26. Kinsley BT, Gramm HF, Rolla AR. Diabetic gastroparesis: a review. J Diabet Complications. 1991;5(4):207-17. [ Links ]
27. Cesarini PR, Ferreira SRG. Gastroparesia diabética. Rev Ass Med Brasil. 1997;43(2):163-8. [ Links ]
28. Parkman HP, Schwartz SS. Esophagitis and gastroduodenal disorders associated with diabetic gastroparesis. Arch Intern Med. 1987;147:1477-80. [ Links ]
29. Carpio-Deheza G. Estudio de casos como método de enseñanza-aprendizaje en el 5° año de la Carrera de Medicina UMSS [Tesis Maestría]. Cochabamba: EMI; 2011. [ Links ]