Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Revista Médico-Científica Luz y Vida
versión impresa ISSN 2219-8032
Rev. Méd.-Cient. Luz Vida v.2 n.1 Cochabamba 2011
ARTÍCULO ORIGINAL
GINECO-OBSTETRICIA /GYNECOLOGYAND OBSTETRICS
ESTUDIO COMPARATIVO DE LA ACCIÓN TOCOLÍTICA Y EFECTOS ADVERSOS DEL NIFEDIPINO VERSUS RITODRINA, EN LA AMENAZA DE PARTO RETÉRMINO,"HOSPITAL MATERNO INFANTIL GERMÁN URQUIDI"
COMPARATIVE STUDY OF TOCOLYTIC ACTIONS AND SIDE EFFECTS OF NIFEDIPINE VERSUS RITODRINE ABOUT THE TREATMENT OFPRETERMBIRTH,"HOSPITAL MATERNO INFANTIL GERMÁN URQUIDI"
Carpio-Deheza Gonzalo1, Vargas-Vega Ana Lía2, Jaillita-Meneses Cristhian3, Flores-Villarroel Cristhian4
Correspondencia / correspondence: Gonzalo Carpio-Deheza
e-mail: gcd_smed@hotmail.com
Recibido para publicación / Receivedforpublication: 17/06/2011
Aceptado para publicación / Acceptedforpublication: 31/07/2011
RESUMEN
Introducción: El tratamiento tocolítico en Amenaza de Parto Pre-término, se ha convertido en la piedra angular de su manejo, donde el objetivo principal es retrasar el nacimiento, lo cual permitiría administrar un esquema completo de maduración pulmonar, además de disminuir la morbi-mortalidad perinatal asociada a la pre-maturez.
Objetivo: Evaluar la eficacia/efectividad del Nifedipino versus Ri-todrina como agentes tocoliticos, en pacientes con diagnóstico de Amenaza de Parto Pretérmino del Hospital Materno-Infantil Germán Urquidi (HMIGU), durante el periodo de septiembre a diciembre de 2010.
Material y Métodos: Es una investigación, analítica-descriptiva, retro-prospectiva, longitudinal donde la muestra fue: pacientes embarazadas, internadas en el HMIGU, con el Diagnóstico de Amenaza de Parto Pretérmino, que cumplan con los criterios de inclusión.
Resultados: La Ritodrina presento más alteraciones generales (cefalea, náuseas y vómitos), en una relación que fue de 1.5-4:1 versus Nifedipino. En cuanto al papel de hipo tensor, se lo vio más en la Ritodrina en una relación de 1.7:1 con el Nifedipino, donde la ritodrina. Por último en cuanto a los efectos adversos en el producto, se observaron variaciones en Fetocardia, donde se presentó una taquicardia significativa de más de 10-20 latidos por minuto respecto a la basal de ingreso en el 25% de los productos de madres tratadas con Ritodrina versus 10% con Nifedipino.
Conclusión: El nifedipino, demostró ser un fármaco de efectos ute-roinhibidores efectivos entre las 24-34 semanas, con presencia de efectos adversos mínimos, en pacientes que no presentaban ruptura prematura de membranas, ni patologías asociadas, además de tener una relación costo-beneficio, muy buena con respecto a la Ritodrina.
Palabras Clave: Acción tocolítica, Nifedipino versus Ritodrina, Tratamiento parto pretérmino.
ABSTRACT
Background: The tocolytic treatment in preterm labor threat has become the basis of management. Its main objective is to delay the birth. This would permit to complete the scheme of lung ma-turation. In addition this treatment reduces morbidity and perinatal mortality associated with prematurity.
Objective: It is to evaluate the efficacy/effectiveness of Nifedipi-ne and Ritodrine as tocolytic agents in patients with preterm labor threat in Hospital Materno-Infantil Germán Urquidi (HMIGU) du-ring the period of September to December 2010.
Methods: It is an, analytical, descriptive, retro-prospective, and longitudinal research where the sample population was: pregnant patients admitted to HMIGU with the diagnosis of preterm labor threat, which fulfill the inclusion criteria.
Results: Ritodrine presents more general alterations (headache, nausea and vomiting), the relationship was 1.5-4:1 versus Nifedi-pine. Talking about hypotension as side effect, Ritodrine presented more cases in a ratio of 1.7:1 to Nifedipine. Finally, in terms of side effects on the fetus. It was observed variations in fetal heart rate. there was a significant tachy cardia of more than 10-20 beats per minute compared to baseline. This happened in 25% of women treated with Ritodrine versus 10% of women treated with Nifedipine.
Conclusion: Nifedipine proved to be an effective utero inhibition drug between 24-34 weeks, presenting minimal side effects in patients without premature rupture of membranes, nor associated di-sease. In addition, it had a very good cost-benefit ratio respect to Ritodrine.
Keywords: Tocolytic Actions, Nifedipine versus Ritodrine, Teatment of preterm birth.
La prematuridad es en la actualidad uno de los grandes desafíos de la Medicina Perinatal. Los progresos realizados en el campo de la perinatología han hecho posible que aumente la supervivencia de los recién nacidos de bajo peso, sin embargo, la prematuridad aún representa la causa principal de morbimortalidad neonatal, ya que incrementa en el niño el riesgo de problemas, neurosensoriales y respiratorios principalmente.1-3
Se puede definir a la Amenaza de Parto Pretérmino (APP), como a la presencia de contracciones uterinas después de la semana 20 y antes de la semana 37 de gestación cumplida, con membranas intactas, más una actividad uterina documentada consistente en contracciones uterinas con una frecuencia de 4 en 20 minutos u 8 en 60 minutos, de 30 segundos de duración, con borramiento del cérvix < 50% y una dilatación < a 2 cm.1,4,5 Así mismo no la debemos confundir con el Trabajo de Parto Pretérmino (TPP), que se define como: Dinámica uterina igual o mayor a la descrita para la definición de APP, pero con modificaciones cervicales como: borramiento del cervix > a 50% y una dilatación > 4 cm, o un borramiento de 80% con dilatación > 2 cm. 1,4,5
La APP, es una patología multifactorial. Encontrándose entre sus factores de riesgo epidemiológicamente relacionados: el nivel socioeconómico y el antecedente de Parto Pretérmino previo.6,7
Medidas Farmacológicas: Uteroinhibición/Tocólisis
Una vez diagnosticada, los pilares del tratamiento de la APP son el reposo, los tocolíticos (para intentar frenar la dinámica uterina) y los corticoides (para estimular la maduración pulmonar fetal).8-11
Agonistas de los Receptores Betaadrenérgicos
La ritodrina es el único tocolítico aprobado por la FDA para el manejo de pacientes con diagnóstico de parto pretérmino. Su acción es mediada por el incremento inducido de la adenilato ciclasa en el ciclo de la adenosin monofos-fato, la cual inhibe a la cadena ligera de miosina-cinasa, disminuyendo así la contractilidad uterina.8,9 Así mismo, se ha demostrado en experimentación animal, que una infusión continua con estos medicamentos, reduce la actividad del uteroinhibidor.12,13
Contraindicaciones: No debe utilizarse en mujeres con enfermedad cardiaca y con extrema precaución en embarazadas con diabetes mellitus o patología tiroidea mal controladas.14
Efectos adversos fetales y/o neonatales: Atraviesan inmediatamente la placenta, por lo que podemos encontrar cualquiera de los siguientes efectos: Taquicardia fetal, hiperinsulinemia, hiperglucemia fetal, hipoglucemia neonatal, hipocalcemia, hiperbilirrubinemia, hemorragia intra-ventricular, hipotensión, hipertrofia septal y miocárdica, isquemia miocárdica e íleo.10,15
Efectos maternos: Destacan: Arritmias cardiacas, insuficiencia pulmonar, edema pulmonar, isquemia miocárdica, hipotensión, taquicardia, hiperglucemia, hiperinsulinemia, hipokalemia, tremor, nerviosismo, náusea, vómito, alteración de la función tiroidea. Las pacientes expuestas a estos medicamentos presentan taquicardia y aumento
del gasto cardiaco, con lo que se incrementa la demanda de oxígeno, produciendo isquemia miocárdica. Se ha reportado angina de pecho relacionada con la dosis del betaadrenérgico.11,15
Bloqueadores de los Canales de Calcio
Estos fármacos, bloquean el flujo transmembrana de los iones de calcio a través de los canales de calcio tipo L. Este tipo de canales se encuentran en el músculo liso vascular (arteriolar y venoso), músculo liso no vascular (bronquios, tracto gastrointestinal, útero y tracto urinario) y otros tejidos.16 El nifedipino es el antagonista de calcio más comúnmente utilizado, pero aún no están aprobados por la FDA, para su empleo en la APP.17 Contraindicaciones: Está contraindicado en pacientes con defectos de la conducción cardiaca, con enfermedad hepática e hipotensión (< 90/50 mmHg). No debe usarse en combinación con sulfato de magnesio, ya que se han reportado casos en los que produce hipocalcemia, bloqueo neuromuscular y toxicidad cardiaca, incluyendo muerte materna.8,9
Efectos adversos fetales y/o neonatales: Puede cruzar la placenta, aun así no existe evidencia de que el uso de nifedipino afecte al feto, ni se ha demostrado efectos te-ratogénicos.16
Efectos maternos: Una de las ventajas del nifedipino es la buena tolerancia en la paciente; los efectos colaterales que provoca son leves y transitorios, siendo los más comunes rubor, cefalea, náusea y mareo. Las pacientes presentan hipotensión leve transitoria 10 minutos después de la administración sublingual de nifedipino y luego de 20 minutos si se administra por vía oral. Se han reportado algunos casos serios de pacientes que presentaron isquemia miocárdica y hepatitis.10
Todos los años nacen en el mundo alrededor de 13 millones de niños prematuros, siendo que la mayor parte de esos nacimientos ocurren en países en desarrollo como el nuestro y son estos pacientes, los que contribuirán en último término al mayor número de casos de morbilidad y mortalidad perinatal. Ahora, son países como el nuestro donde deben de realizarse investigaciones al respecto de estas patologías, para saber la incidencia de los casos locales, y de esta manera poder analizar y buscar soluciones, como lo son: un manejo basado en datos e investigaciones propias y por ende en normas y protocolos propios.
El Objetivo de este estudio fue: "Evaluar la eficacia/efectividad del Nifedipino versus Ritodrina como agentes tocoliticos, en pacientes con diagnóstico de Amenaza de Parto Pretérmino del HMIGU, durante el periodo de septiembre a diciembre de 2010".
MATERIAL Y MÉTODOS
Tipo y Enfoque del Estudio
El presente estudio es de tipo Analítico-Descriptivo, Longitudinal, Prospectivo. El enfoque para el análisis del estudio es de tipo Cuantitativo.
Universo
Pacientes embarazadas, internadas en el HMIGU, con el Diagnóstico de Amenaza de Parto Pretérmino.
Muestra
Pacientes embarazadas, internadas en el HMIGU, con el Diagnóstico de Amenaza de Parto Pretérmino, durante el periodo de estudio, y que cumplan con los criterios de inclusión.
Criterios de Inclusión
- Pacientes, con el Diagnóstico de Amenaza de Parto Pretérmino, en las que se evidencie un Índice Tocolíti-co de Baumgarten < a 4 puntos.
- Pacientes, con el Diagnóstico de Amenaza de Parto Pretérmino, que después de haberse explicado las especificaciones de ambos fármacos, hayan firmado la hoja de consentimiento para su incorporación en el presente trabajo de investigación.
Criterios de Exclusión
- Pacientes que presenten patologías asociadas (cardiacas, endocrinológicas, sistémicas) y/o el producto curse con alteraciones como: RCIU, malformaciones fetales, SFA.
- Pacientes que presenten cualquier tipo de contraindicación para el uso de Nifedipino o Ritodrina, o que hayan usado o sido expuestas a otro agente tocolítico en el periodo de una semana anterior a su ingreso al hospital.
Proceso de Selección de la Muestra
Se realizo primeramente la inclusión de pacientes con diagnóstico de APP y que tengan firmado el consentimiento informados, además de identificar que las mismas no presenten patologías asociadas, y que cumplan el resto de criterios de inclusión y exclusión, de lo cual se obtuvo un total de 120 pacientes, con las cuales se elaboró una lista numerada mediante la cual se pudo realizar una división en dos grupos de igual número, los cuales de igual manera mediante un procedimiento de azar se las designo que medicamento (tocolítico) se les proporcionaría.
Instrumentos y Técnicas
- Revisión Documentada (Historias Clínicas)
- Observación (Examen Clínico y seguimiento de las pacientes).
Técnica de Recolección de Datos
-Se elaboró una planilla de recolección de datos en la cual se incluyeron las variables, necesarias, para la realización del trabajo.
-Inicialmente se aplicó un EDA (Exploring Data Ana-lisys) Análisis Exploratorio de Datos. -Los Datos obtenidos, fueron codificados y tabulados en los programas estadísticos Microsoft Excel, STATS y SPAD.
-Posteriormente se realizó el análisis y estructuración de los resultados y conclusiones.
Consideraciones Éticas
Las consideraciones éticas en este protocolo, conlleva el realizar un acta de consentimiento informado, dentro del margen de la Declaración de Helsinki, actualizada en:
la Asamblea General de la Asociación Medica Mundial, en Seúl-Corea, octubre de 2008.
Estableciéndose, el empleo de un acta de consentimiento firmado, avalado por el HMIGU, donde firmen tanto la paciente como su pareja y/o tutor de acuerdo a su edad, contemplándose los criterios de investigación en base al empleo de fármacos (reacciones adversas).
RESULTADOS
Se encontró que del total de pacientes internadas en el HMIGU en el periodo de estudio (3633 pacientes), el 15.9% (579 pacientes) ingresaron con diagnóstico de Amenaza de Parto Pretérmino, de las cuales, fueron tomadas como nuestra muestra cumpliendo nuestros criterios de inclusión: 120 pacientes (20,73% del total de pacientes ingresadas con diagnóstico de APP, divididas en dos grupos de 60), siendo así que nuestra muestra analizada con el programa estadístico STATS, estará reflejada bajo: un 95% de nivel de confiabilidad y 8% de error máximo aceptable.
En cuanto a los grupos de edades representados, el mayor número se encuentra en: 18-20 años, con un 32.5% (39 pacientes), en segundo lugar, el grupo conformado entre 21-25 años con 30% (36 pacientes) y en tercer lugar el grupo formado entre los 31-35 años, con el 17.5% (21 pacientes) (Ver Figura 1).
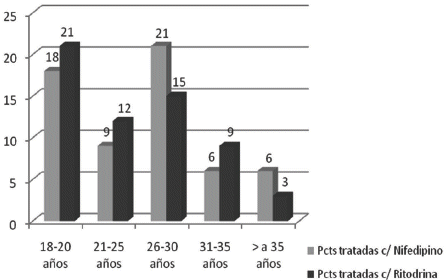
Figura 1. Relación de las pacientes estudiadas, por grupos etareos.
En lo referente a la relación con la edad gestacional a la que fue administrada el tocolítico, se observó:
Uteroinhibidas con Nifedipino:
- 1er lugar: de 31-34 semanas (75%)
- 2o lugar: de 28-30 semanas (15%)
- 3er lugar: 24-27 semanas (10%)
Uteroinhibidas con Ritodrina:
- 1er lugar: de 31-34 semanas (70%)
- 2o lugar: de 28-30 y 24-27 semanas (15% cada uno)
En lo que se refiere a la relación de las pacientes estudiadas con los antecedentes Gineco-Obstétricos presentados, se observó:
Uteroinhibidas con Nifedipino:
- El mayor porcentaje: 60% tuvo de 2 a más gestas a igual número de partos.
- El mayor porcentaje: 40% estaba en su 1a gesta.
Uteroinhibidas con Ritodrina:
- El mayor porcentaje: 55% tuvo de 2 a más gestas, e igual número de partos.
- El mayor porcentaje: 45% se encontraban en su 1a gesta.
En lo referente a la puntuación obtenida dentro del índice de Baumgarten y la dilatación del cérvix pre-trata-miento, se observó:
Uteroinhibidas con Nifedipino:
- El mayor porcentaje: 65% presentó una puntuación de 4.
- El restante 35% se encontraba con una puntuación de 3.
Uteroinhibidas con Ritodrina:
- El mayor porcentaje: 70% presento una puntuación de 4.
- El restante 30% se encontraba con una puntuación de 3.
Así mismo, se observó que la relación entre el tiempo transcurrido entre el inicio del efecto tocolítico, y el empleo de los fármacos estudiados. (Ver Tabla 1)

Tabla 1. Relación pacientes estudiadas con el tiempo de inicio del efecto uteroinhibidor.
Pcts: Pacientes. Fuente: Resultados del estudio.
En cuanto a la relación encontrada entre el número de dosis que se necesito para llegar a una dinámica uterina negativa. (Ver Tabla 2)
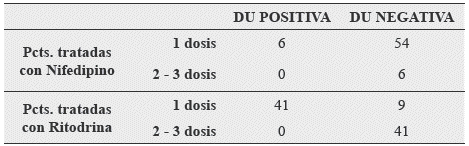
Tabla 2. Relación entre el efecto uteroinhibidor y el número de dosis.
Pcts: Pacientes; DU: Dinámica Uterina. Fuente: Resultados del estudio.
En cuanto a los efectos adversos maternos presentados de acuerdo al tipo de tocolítico empleado se pudo observar: (Ver Tabla 3 y Figuras 2-3)
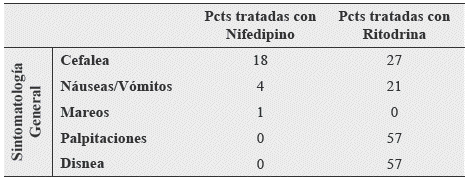
Tabla 3: Relación pacientes estudiadas con los efectos adversos maternos presentados.
Fuente: Resultados del estudio.
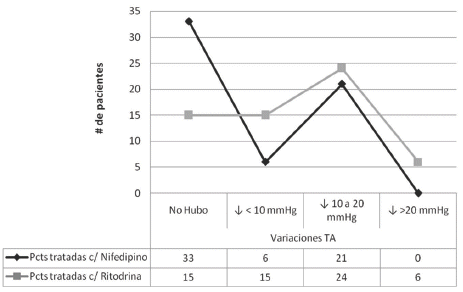
Figura 2. Relación entre las pacientes estudiadas y las variaciones en la Tensión Arterial Materna presentada.
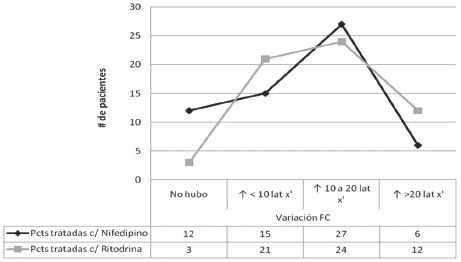
Figura 3. Relación entre las pacientes estudiadas y las variaciones en la Frecuencia Cardiaca Materna presentada.
En lo referente a los efectos adversos fetales presentados de acuerdo al tipo de tocolítico empleado, reflejados en las variaciones en la Fetocardia. (Ver Figura 4).
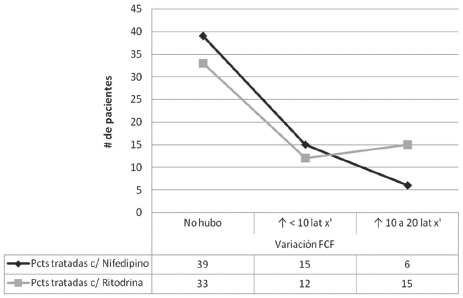
Figura 4. Relación entre las pacientes estudiadas, con el efecto adverso: Variaciones en la Frecuencia Cardiaca Fetal, presentado.
DISCUSIÓN
Se pudo evidenciar, que como en muchos países hispanos, en Bolivia, nuestro protocolo basado en el SUMI, política de salud vigente, solo recomienda y solventa dentro de los tocolíticos a la Indometacina y la Ritodrina, al contrario de países europeos donde los antagonistas de canales de calcio y en especial el Nifedipino son los tocolíticos de primera línea,18 ello por la eficacia demostrada, además de los pocos efectos adversos que presenta tanto maternos como fetales en comparación con los betamiméticos.19-24
Ahora en relación a la edad materna en la que más se
presenta la APP, es de 18 a 20 años en un tercio de la muestra estudiada, algo que concuerda con los artículos realizados en países latinos.24
En lo referente a la edad gestacional, vimos que más del 70% de nuestra muestra se vio reflejada en el grupo de 31-34 semanas, dato que concuerda con investigaciones,25 donde este periodo gestacional es donde se vio más frecuentemente diagnosticada esta patología, ahora, si bien nosotros nos basamos para dicha selección en nuestros criterios de selección, ellos fueron basados en estudios anteriores que nos ayudaron a ponernos umbrales como el estudio de Goldenberg,8,26 donde menciona claramente que la utilidad de los tocolíticos después de las 34 semanas, e incluso durante esta misma semana gestacional no tendría mucha utilidad terapéutica.
En lo que concierne a la relación con los antecedentes obstétricos, entre ellos tomamos en cuenta sobre todo el número de gestas, así como la paridad, algo tal vez muy discutido por muchos autores, donde mencionan que el número de gestas y de partos aumentaría el riesgo de alterar el cérvix, al grado de dar a la paciente un cierto grado de incompetencia cervical, ello no nos dio tampoco datos significativos dándonos una relación de 1.3:1 a favor de las multigestas y de la misma manera para las pacientes con uno o más partos.
Si bien este es un estudio muy pequeño para determinar si se debe o no optar por el Nifedipino, creemos que este estudio servirá para sentar un precedente, y partir a realizar un estudio multicéntrico en nuestro país y de esta manera poder proponer la implementación de reformas a las políticas de salud tan deficitarias como lo es el SUMI, y mejorar de esta manera la calidad de vida del binomio madre-hijo.
CONCLUSIONES
Las pacientes con diagnóstico de Amenaza de Parto Pretérmino en el HMIGU, estos representaron a 16% del total de pacientes internados en el HMIGU, dato que está por encima de los datos que se espera para mujeres hispanas, según datos de National Center for Health Statistics, 2002.8
En cuanto al tiempo que tardaron en verse sus primeros efectos buscados, hubo una importante diferencia entre la acción demostrada del Nifedipino a menos de 20 minutos del inicio de su empleo, dato que puede compararse a estudios de Nifedipino versus Fenoterol ((3-agonista),20 donde de igual manera se demostró la importancia que el Nifedipino tiene una acción más rápida demostrada en su farmacodinamia alcanzando su pico máximo desde los 15 minutos.9,22,27 Algo muy relacionado también con la eficiencia en cuanto al número de dosis se refiere, donde se comprobó que en el 90% el Nifedipino tan solo necesitó de una dosis para llegar a una DU negativa, al contrario de la Ritodrina que en 68% de las pacientes necesitó de dos o más dosis para llegar a una DU negativa.
En cuanto al tiempo que se uso, fue el Nifedipino el que se llego a usar más tiempo, hasta siete días (en una paciente), donde de igual manera los efectos adversos fueron mínimos, presentando solo mareos y cefaleas moderadas en dicha paciente.
La Ritodrina presentó más alteraciones generales (cefalea, náuseas y vómitos), en una relación que fue de 1.5-4:1 en comparación al Nifedipino.
El papel de hipotensor, se lo vio más en la Ritodrina en una relación de 1.7:1 con el Nifedipino, donde la Ritodrina, presento hipotensiones que fueron desde < a 10mmHg de la presión basal de ingreso de la paciente, hasta > a 20mmHg de dicha basal.
La taquicardia refleja a la hipotensión presentada, se la vio más como un efecto adverso de la Ritodrina en una relación de 1.2:1.
En cuanto a los efectos adversos en el producto, lo que estudiamos fueron las variaciones en la Fetocar-dia, donde de igual manera el fármaco que la elevó, causando una taquicardia significativa de más de 10-20 latidos minuto respecto a la basal de ingreso fue la Ritodrina (25%) y en 10% de las pacientes con Nifedipino, todos estos datos fueron comparados con estudios similares,21 dando como resultado que nuestro estudio demostró una vez más que el Nifedipino es un fármaco más efectivo y eficiente.
Valorando costo beneficio es también algo que podría sustentarse dentro del paquete del SUMI, ya que la relación de costos es: Ritodrina un mínimo de gasto de 150 Bs. y el Nifedipino un mínimo de gasto de 50 Bs.
NOTAS
1MD, MSc - Médico Cirujano. Diplomado Tutoría para la Investigación en Salud. Diplomado en Salud Familiar y Comunitaria. Magister en Ciencias de la Educación Superior Universitaria. Cochabamba, Bolivia.
2MD - Médico Ginecóloga Obstetra, Hospital Materno Infantil Germán Urquidi. Cochabamba, Bolivia.
3Estudiante de Medicina, Facultad de Medicina-Universidad Mayor de San Simón. Cochabamba, Bolivia.
4MD - Médico Cirujano.
Este artículo debe citarse como: Carpio-Deheza G, Vargas-Vega AL, Jaillita-Meneses C, Flores-Villarroel C. Estudio comparativo de la acción tocolítica y efectos adversos del Nifedipino versus Ritodrina, en la amenaza de parto pretérmino, "Hospital Materno Infantil Germán Urquidi". Rev Méd-Cient "Luz Vida". 2011;2(1):21-26.
This article shouldbe cited as: Carpio-Deheza G, Vargas-Vega AL, Jaillita-Meneses C, Flores-Villarroel C. Comparative study of tocolytic actions and side effects of Nifedipine versus Ritodrine about the treatment of preterm birth, "Hospital Materno Infantil Germán Urquidi" Rev Méd-Cient "Luz Vida". 2011;2(1):21-26.
REFERENCIAS BIBLIOGRÁFICAS
1. Bajo-Arenas JM, Melchor Marcos JC, Mercé LT, editores. Fundamentos de Obstetricia. 1a ed. España: Sociedad Española de Ginecología y Obstetricia; 2007. [ Links ]
2. Cabero L. Parto Prematuro. Madrid: Editorial Médica Panamericana; 2006. [ Links ]
3. Ferriols R, Picó JN, Alós M. Evaluación farmacoeconómica de dos protocolos de tocolisis para la inhibición del parto prematuro. FarmHosp. 2005;29:18-25. [ Links ]
4. Lamont RF. Setting up a preterm prevention clinic: a practical guide. BJOG. 2006; 113(3):86-92. [ Links ]
5. Laterra C, Andina E, Di Marco I. Guía de prácticas clínicas. Amenaza de parto prematuro. Rev Hosp Mat Inf Ramón Sardá. 2003;22(1):28-43. [ Links ]
6. Vergara G. Protocolo Parto Pretérmino. Colombia: ESE Clínica Maternidad Rafael Calvo; 2009. [ Links ]
7. Chandiramani M, Shennan A. Preterm labour: update on prediction and prevention strategies. Curr Opin Obstet Gynecol. 2006;18:618-624. [ Links ]
8. Cunningham FG, Leveno KJ, Bloom SL, Hauth JC, Gilstrap LC, Wenstrom KD, editores. Obstetricia de Williams. 22a ed. México: Editorial McGraw Hill; 2006. [ Links ]
9. Ortiz ME, Matute A, Ayala R. Uteroinhibidores actuales para el manejo departo Pretérmino. An Med (Mex). 2010;55(2):85-91. [ Links ]
10. Rodts-Palenik S, Morrison J. Tocolysis: An update for the practitioner. Obstetr Gynecol Surv. 2002;57(5):S9-S34. [ Links ]
11. Practice BulletinNo. 43, ACOG. Management of preterm labor. Obstetr Gynecol. 2003;101(5): 1039-1047. [ Links ]
12. The World wide Atosiban versus Beta-agonist Study Group. Effectiveness and safety of the oxytocin antagonist atosiban versus beta-adrenergic agonist in the treatment of preterm labour. Br J Obstet Gynecol. 2001;108:133-142. [ Links ]
13. Caritis SN, Chiao JP, Kridgen P. Comparison of pulsatile and continuous ritodrine administration: Effects on uterine contractility and beta-adrenergic receptors cascade. Am J Obstet Gynecol. 1991;139(4): 1005-1011. [ Links ]
14. Arun J, StevenNC. Pharmacologic inhibition of preterm labor. Pittsburgh, Pennsylvania. Clin Obstet Gynecol. 2002;45(1):99-113.
15. Di Renzo GC, Cabero L, The European Association of Perinatal Medicine-Study Group on Preterm Birth. Guidelines for the management of spontaneous preterm labor. J Perinat Med. 2006;34:359-366. [ Links ]
16. Tsatsaris V, Cabrol D, Carbonne B. Pharmacokinetics of tocolytic agents. Clin Pharmacokinet. 2004;43(13):833-844. [ Links ]
17. Smith P, Anthony J, Johanson R. Nifedipine in pregnancy. Br J Obstet Gynaecol. 2000;107(3):299-307. [ Links ]
18. Morrison JC, editor. Clínicas Obstétricas de Norteamérica. Parto Prematuro. Madrid: Editorial Elsevier; 2005. [ Links ]
19. Martínez SA. Uso de Nifedipino en amenaza de parto de pretérmino. Rev Med Post UNAH. 1997;2(1):17-22. [ Links ]
20. Arnulfo J, Flores ER. Nifedipino: Una opción en utero inhibición comparado con el uso de Fenoterol. Revista Médica Hondureña. 1998;66(1): 12-15. [ Links ]
21. King JF, Flenady VJ, Papatsonis DNM, Dekker GA, Carbonne B. Bloqueadores de los canales de calcio para la inhibición de parto prematuro. Biblioteca Cochrane Plus. 2008;(2):1-43. [ Links ]
22. García N, Aguilera C. Tratamiento Tocolítico del parto prematuro. Med Clín (Barc). 2001;117:514-516. [ Links ]
23. Oei SG, Mol BWJ, De Kleine MJK, Brölmann HAM. Nifedipine versus ritodrine for suppression of preterm labor; a meta-analysis. Acta Obstetricia et Gynecologica Scandinavi-ca. 1999;78(9):783-788. [ Links ]
24. Sandoval J, Sosa M. Nifedipino versus Ritodrina en la amenaza de parto pretérmino. Rev Peruana de Ginecología y Obstetricia. 2003;49(2): 103-107. [ Links ]
25. Torres-Cepeda D, Guerra-Velásquez M, Reyna-Villasmil E, Colmenares-Vega M, Delgado-Delgado O, Mejía-Montilla J, et al. Tocólisis con clorhidrato de isoxuprina o nifedipina en la amenaza de parto pretérmino. Rev Obstet Ginecol Venez. 2010;70(1):11-17. [ Links ]
26. Goldenberg RL. The management of preterm labor. Obstet Gynecol. 2002;100:1020. [ Links ]
27. Cabero L, Cararach V, editores. Medicina maternofetal. Madrid: Editorial Lab Menarini; 2006. [ Links ]
28. Carpio-Deheza G. Metodología de la Investigación en Salud. 1a ed. Cochabamba: Editorial LUZMED; 2010. [ Links ]