Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Revista SCientifica
versión impresa ISSN 1813-0054
SCIENTIFICA v.5 n.5 La Paz sep. 2007
CASO CLINICO
SINDROME DE FOURNIER EN EL SERVICIO DE CIRUGÍA GENERAL DEL HOSPITAL DE CLÍNICAS LA PAZ - BOLIVIA
Univ. Garcia Flores Karen Lizbeth*
Univ. Guerra Carvallo Angel Ariane*
Univ. Gutierrez Apaza Eliza Mariana*
Univ. Guzman Flores Helen Pamela*
*Estudiantes de 5to año de Medicina UMSA
Miembro Titular SCEM UMSA
Asesor: Dr. Rodger Leon Pinto
Docente titular de la cátedra de Cirugía III-UMSA
Medico Cirujano Hospital de Clinicas
RESUMEN
PREGUNTA DE LA INVESTIGACIÓN.-
¿Cuáles con las características clínicas del Síndrome de Fournier en el Servicio de Cirugía General del Hospital de Clínicas de abril de 2001 a diciembre de 2006?
METODOLOGÍA DE LA INVESTIGACION Estudio retrospectivo descriptivo transversal,
OBJETIVO GENERALRealizar un estudio clínico de Síndrome de Fournier entre abril de 2001 a diciembre de 2006 en el Servicio de Cirugía General del Hospital de Clínicas La Paz - Bolivia.
RESULTADOS. De los trece pacientes con Síndrome de Fournier falleció una persona, el tiempo de evolución fue de 1 - 15 con un promedio de 7.5 días, la frecuencia con relación al sexo fue: femenino 6 (46%) y 7 (54%) masculino. El promedio de edad fue de 41 años, dentro el rango 22 a 56 años y el principal antecedente asociado a la patología es la desnutrición y en menor proporción la diabetes y anemia. La localización más frecuente región glútea: 4, región perineal: 3, región lumbar: 2, abdomen: 1, región escapular: 1, miembros: 1 y escroto: 1. Con respecto al agente Pseudomona aeroginosa, Enterobacter serogenes , Staphylococcus epidermidis y la mayoria que no se conocer el agente . El tratamiento medico es biasociado y el que mas se utiliza es el metronidazol acompañado de gentamicina, cloranfenicol, ampicilina , doxiclilina.
Palabras clave: Gangrena de Fournier, agente etiológico, localización de la lesión.
INTRODUCCIÓN
Las infecciones necrotizantes de los tejidos blandos son entidades clínicas más que infecciones bacterianas específicas. Se caracterizan por necrosis tisular (celulitis, fascitis, y miositis), progresión rápida, extensión impredecible antes de cirugía, ausencia de supuración franca, severa toxicidad y signos clínicos perineales sutiles (eritema, edema, crepitación, bulas o puntos negros).
A través de decenas de años ha sido designada también como: gangrena estreptocócica, celulitis sinergística, celulitis anaerobia no clostridial, celulitis necrotizante, gangrena de Fournier, erisipela necrotizante.
Esta enfermedad se remota a la antigüedad en descripciones hechas por Hipócrates, Galeno y Avicena; así como por Ambroise Paré, en la Edad Media. En 1871, durante la guerra civil en EE.UU. el cirujano militar Joseph Jones realizó la primera referencia detallada y la designó como "gangrena de hospital". En 1884, A. Fournier (1832-1914) publicó su clásica descripción de la infección gangrenosa del periné y los genitales. En 1918, W. Pfanner (Alemania) la designó como "erisipela necrotizante". En 1924, F. Meleney la describió como "gangrena estreptocócica aguda hemolítica" y posteriormente, reconoció su asociación sinérgica entre anaerobios, estreptococos y estafilococos1.
B. Wilson, en 1952, acuñó el término de Sindrome de Fournier y emitió el concepto que tenemos hoy de la misma, el cual incluye a las infecciones causadas por gérmenes aerobios y anaerobios 2'3.
La Gangrena de Fournier (GF), es una rápida y progresiva infección de los genitales, con elevada morbilidad y mortalidad; en ocasiones la velocidad de avance de la infección local puede llegar a 2,54 cm/hora1.
Revisiones sobre esta patología describen que la edad media de estos pacientes se sitúa alrededor de los 50 años, y predominan en el sexo masculino, aunque un creciente número de casos identificados han sido en mujeres, en una población con diversos factores de riesgo. El establecimiento de los síntomas es variable pudiendo variar desde 2 y 7,4 días esto dependiendo de otros factores de riesgo que sume el paciente tal como antecedentes patológicos4.
Su importancia radica en la elevada mortalidad que alcanza, según series nacionales y extranjeras entre el 3-67%5. Se trata de un cuadro grave que debe tenerse en cuenta sobre todo en pacientes con factores de riesgo. La edad, la diabetes, el alcoholismo, los traumas e infecciones urológicas intercurrentes constituyen diversos factores predisponentes. El desbridamiento quirúrgico precoz y el tratamiento antibiótico, instaurados ambos de forma temprana, aumentan la supervivencia de estos pacientes6.
La GF es una fascitis necrosante sinergista que culmina en trombosis de los vasos Subcutáneos pequeños y origina gangrena de la piel supradyacente; se cree que la trombosis vascular se debe a la endarteritis obliterativa causada por la diseminación de los microorganismos hacia el espacio subcutáneo. La infección del tejido celular subcutáneo con edema e inflamación de un espacio cerrado dificulta el aporte sanguíneo ocasionando hipoxia lo cual favorece el desarrollo de anaerobios facultativos y anaerobios obligados tales como E. coli, B. fragilis y Clostridium perfringes. Estos organismos anaerobios producen hidrógeno y nitrógeno que se acumulan en los tejidos ocasionando crepitación7.
Se sabe que, bajo un estado de inmunosupresión, la flora mixta interactúa de una manera sinérgica, volviéndose virulenta e invasora5. Hay controversia frente a los gérmenes específicamente comprometidos en la infección. Se ha aislado un número abundante de bacterias tanto aerobias como anaerobias, incluyendo Clostridium perfrigens y welchiii. Lo frecuente es encontrar una microflora mixta, dentro de la cual se encuentran Streptococcus , Staphylococcus aureus y albus, bacteroides, Klebsiella, Escherichia coli, Enterococcus, Proteus y Citrobacter . Los cultivos, tanto aerobios como anaerobios, y los extendidos para Gram se deben obtener de los márgenes, en donde la infección está activa y avanzando7.
Se han encontrado, en 75%de los pacientes, organismos grampositivos formadores de gas (Peptococcus y Peptostreptococcus ), mientras que las especies de Clostridium se encuentran en una tercera parte'.
El encontrar crepitación y gas subcutáneo no necesariamente implica la infección por Clostridium. Cuando la infección está causada por este último germen, el curso de la enfermedad es fulminante y fatal'. Nos propusimos realizar una revisión del Síndrome de Fournier entre abril de 2001 a diciembre de 2006 en el Servicio de Cirugía General del Hospital de Clínicas La Paz - Bolivia. En base a la determinación de: sexo mas afectado, grupo etáreo mas afectado por esta enfermedad, morbi-mortalidad, tiempo de evolución de los casos, antecedente patológico, etiología mas frecuente, localización de la lesión, tratamiento quirúrgico realizado y tratamiento medico utilizado.
MATERIALES Y METODOS
Se revisaron retrospectivamente los archivos de los Servicios de Cirugía y Urgencia de nuestro Hospital, seleccionando todos los pacientes con diagnóstico de Síndrome de Fournier. Se describe distribución por sexo, por edad, cuadro clínico, etiología, diagnóstico, manejo médico y quirúrgico, hospitalización y morbimortalidad.
Tipo de estudio: Descriptivo retrospectivo transversal.
Población de estudio: todos los pacientes internados entre enero de 2000 a diciembre de 2006 en el servicio de cirugía general del Hospital de Clínicas de La Paz Bolivia.
Criterios de inclusión Pacientes que sean diagnosticados de Sindrome de Fournier. Pacientes internados en periodo de abril de 2001 a diciembre de 2006 en el servicio de cirugía general del Hospital de Clínicas.
Criterios de exclusión.-Pacientes que no presenten Sindrome de Fournier. Se realizo procesamiento estadístico Microsoft Excel
RESULTADOS
En el periodo de abril de 2001 a diciembre de 2006 de un total de 6314 pacientes ingresados a la Unidad de Cirugía General del Hospital de Clínicas , ingresaron 13 pacientes con diagnóstico de Sindrome de Fournier; que representa el 0.21 % de casos en este servicio, de los cuales 6 (46%) fueron del sexo femenino y 7 (54%) masculino.

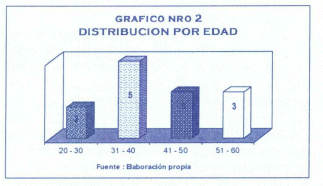
Solo una paciente de sexo femenino murió con complicaciones del Síndrome de Fournier que representaría el 7.6% del total de pacientes. El promedio de edad fue de 41 años, con rangos de 22 hasta 56 años; la distribución por edad se realizó por décadas de la vida y se muestra en la fig. 2.
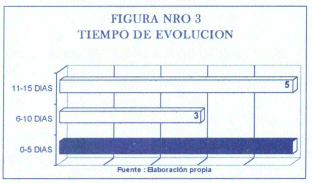
El promedio de días de evolución clínica fue de 1 a 15 días con un promedio de 7.5 días infiriendo además que existe un gran porcentaje de evolución entre los primeros 5 días (fig.3).
Se midió el tiempo transcurrido desde el inicio de los síntomas hasta la primera atención médica al paciente. El tiempo de hospitalización en promedio de 25 días siendo los parámetros de entre 1 a 50 días, hallando que la mayor parte de los casos no superaron los diez días de interacción hospitalaria (fig. 4).
Con respecto al agente se pudo encontrar que en la mayoría de los casos no se lo conoce porque no se hace un adecuado cultivo y antibiograma pero en algunos casos se pudo encontrar Pseudomona aeroginosa, Enterobacter serogenes, Staphylococcus epidermidis (fig. 5).
Cuadros patológicos asociados y de gran importancia en el curso de la enfermedad fueron desnutrición, como principal cuadro asociado, y en menor escala insuficiencia renal, diabetes y anemia (fig. 6).
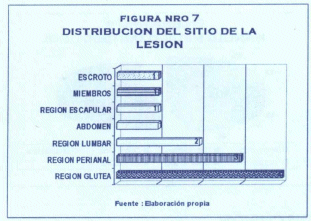
Otro resultado importante es la distribución porcentual del sitio de la lesión observándose que en la mayor cantidad de pacientes presentan lesiones en la región glútea (4 pacientes), seguidas por presencia en región perineal (3 pacientes), región lumbar (2 pacientes), abdomen (1 paciente), región escapular (1 paciente), miembros (1 paciente) y escroto (1 paciente) (fig. 7).
En cuanto al manejo quirúrgico, realizado en este centro de referencia nacional la limpieza quirúrgica y el debridamiento fueron las principales técnicas empleadas, seguidas y complementadas por necrectomia, pero todas ellas empleadas simultáneamente para mejores resultados terapéuticos (fig. 8).
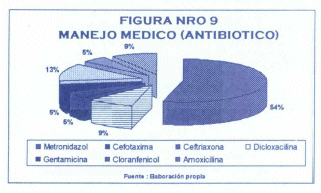
El tratamiento antimicrobiano administrado incluyó esquema asociando dos antimicrobianos en el 100% de los casos. Entre los principales antimicrobianos utilizados están metronidazol en un 54 %, gentamicina en 13%, seguido de amoxicilina y cefotaxima con un 9% cada uno, cloranfenicol, decloxacilina y ceftriaxona con 5% cada uno. (Fig. 9)
DISCUSIÓN
Si comparamos los reportes realizados en las últimas tres décadas, vemos claramente que se han producido importantes avances en el manejo clínico y quirúrgico en el Síndrome de Fournier. La tecnología médica con el advenimiento de antibióticos más efectivos ha mejorado los resultados, sin embargo, el sine qua non para el tratamiento de los pacientes con Síndrome de Fournier, es la oportuna debridación de los tejidos necróticos y desvitalizados. El retraso en el manejo quirúrgico empeora las condiciones generales y los resultados son fatales, por lo tanto el tratamiento quirúrgico deberá establecerse inmediatamente hecho el diagnóstico de Sindrome de Fournier". La Sindrome de Fournier es una infección rápidamente progresiva, que afecta la piel, tejido celular subcutáneo, fascia superficial y ocasionalmente, la profunda, produce necrosis hística y severa toxicidad sistémica, con una elevada morbilidad y mortalidad; en ocasiones la velocidad de avance de la infección local puede llegar a 2,54 cm/hora 7.
Este cuadro infeccioso polimicrobiano (aerobios y anaerobios) con predominio en nuestro el germen más frecuentemente aislado fue E. coli, produce una trombosis de las vénulas del tejido, tanto subcutáneo como cutáneo, evolucionando a una gangrena.
El proceso puede extenderse rápidamente hacia la pared abdominal a través de la fascia de Colle y la fascia de Scarpa8. El proceso infeccioso comienza generalmente como una celulitis local con afectación del periné, escroto y/o el área perineal. Una rápida progresión, fiebre y dolor son síntomas que pueden acompañar a este proceso, llegando incluso hasta un estado de septicemia con cambios gangrenosos debido a una endarteritis obliterativa que produce una extensa Epidermolisis, avanzando de la infección a planos más profundos (fascias y pared anterior abdominal)11.
En nuestra revisión los datos obtenidos concuerda en mucho con la literatura revisada y referencias de trabajos anteriores al nuestro siendo que se evaluaron distintos factores pronósticos de la Sindrome de Fournier; éstos fueron la edad, el retraso en el diagnóstico, la estancia hospitalaria, las infecciones concomitantes, la extensión y el origen de la infección. Numerosas revisiones sobre esta patología describen que la edad media de estos pacientes se sitúa alrededor de los 40 años predominando entre los 30 y 40 años, además de predominar en el sexo masculino, aunque existe un creciente número de casos identificados en mujeres, en una población con diversos factores de riesgo. El establecimiento de los síntomas es variable pudiendo variar desde 15 días. La asociación con alteraciones sistémicas es bastante común, más frecuentemente con desnutrición (la mayor cantidad) e insuficiencia renal, además de diabetes y anemia.
En algunos de los pacientes con Sindrome de Fournier se observó que tenían como antecedentes una historia previa de traumatismo previa a la instalación de la infección. Las manifestaciones clínicas principalmente son dolor, aumento de volumen y eritema, asociados a fiebre. Esto lo pudimos corroborar en nuestros pacientes donde el dolor fue el síntoma cardinal. El diagnóstico es 100% clínico, y como parte de nuestras dudas en los diagnósticos realizados de otros pacientes con similares características clínicas encontramos que posiblemente hayan sido Síndrome de Fournier mal diagnosticadas por no utilizar correctamente exámenes de laboratorio apropiados para la patología y realizar un examen clínico sin darle el tiempo adecuado para realizar un buen examen individualizado .
Con el presente trabajo se llega a la conclusión de que la gangrena de Fournier a pesar de ser una enfermedad fulminante y de evolución rápida se puede prevenir el deceso de la persona mediante un diagnóstico y tratamiento eficaz, para lo cual hoy en día se cuenta con antibióticos de última generación y nuevos procedimientos quirúrgicos que se pueden aplicar en nuestros hospitales.
AGRADECIMIENTOS
A Dios por darnos la vida, a nuestros padres por todo su amor y paciencia y a nuestro querido doctor por habernos guiado en la realización de este trabajo.
REFERENCIAS BIBLIOGRAFICAS
1. Meleney FI.Gangrena Hemolitica Estreptococica. Arch Surg 1924.9:317-64. [ Links ]
2. Patiño Jf, Castro D. Lesiones Necrotizantes De Tejidos Profundos: Una Revision. World J Surg 1991.15:235-9. [ Links ]
3. Asfar Sk, Baraka A, Juma T, Et Al. Sindrome De Fourniers. Br J Surg 1991 ;78:838-40. [ Links ]
4. E. San Valero Carcelén, M.A. Navarro Mira, R. Rubini Puig, M. Ramos De Campos, J.S. Rubini Puig, Nota Clínica "Gangrena De Fournier En Urgencias", Emergencias 2002.14:93-5. [ Links ]
5. Valenzuela R, Radich P, Hernández J, Toro P: Gangrena Escroto Peneana de Fournier. Rev Chil Cir 1991. 43(28):377-9. [ Links ]
6. J.I. Rodríguez Hermosa, A. Codina Cazador, M.J. García Oria, J. Pont Vallés, M.I. Rodríguez Higueras,A. Codina Barreras, J. Roig García, J. Gironés Vilá, R. Farrés Coll Y F. Tuca Rodríguez, "Gangrena de Fournier", Servicios De Cirugía General Y Del Aparato Digestivo, Cir Esp 2001. 69: 128-35. [ Links ]
7. Priscila Alcocer Cordero; Md, Inés Zambrano Ormaza; Md, Jaime Benites Solís; Md, Lisandro Cuadrado; Md, Walter Barros; Md. "Síndrome de Fournier" Reportes de Casos". Revista Ecuatoriana Medicina Critica 3(1). [ Links ]
8. Juan R.Márquez, Carlos E.Martínez,Jaime Escobar, José A.Hormaza,William Sánchez "Sindrome de Fournier del periné (Gangrena De Fournier)", Rev Col Gastroenterol 2000.15:116 - 22. [ Links ]
9. Corral Pazos de Provens O, Rubio Alonso M, Romero Vivas J, Picazo de la Graza Jj. "Infecciones de la Piel Y Tejidos Blandos". Medicine 1994.6(71):3125-44. [ Links ]
10. Carlomagno Valaguez Velásquez Y Cols. Gangrena de Fournier En El Hospital De Infectología del Centro Médico Nacional "La Raza" Análisis De 2 Años, Investigación Clínica, Educación e Investigación Clínica. Enero-Abril 2001.2(1): 18-25 [ Links ]
11. Dr. Gastón Sierra-Luzuriaga, Dr. Ernesto Sierra-Montenegro, Dr. Victor Cruz-Lavallen Fascitis Sinérgica Necrotizante De Ano Perineal Y Genitales Externos. ¿Es adecuada esta denominación o se debe continuar con la de Gangrena de Fournier? Volumen 73, No. 5, Septiembre-Octubre 2005, Cir Ciruj 2005; 73:369-373 [ Links ]