Servicios Personalizados
Articulo
Indicadores
Links relacionados
 Citado por SciELO
Citado por SciELO
 Similares en SciELO
Similares en SciELO
Bookmark
Archivos Bolivianos de Medicina
versión impresa ISSN 0004-0525
Arch.Boliv.Med. v.13 n.81 Sucre 2009
ARTÍCULO DE REVISIÓN
Métodos de Diagnóstico para la enfermedad por Reflujo Gastroesofágico
* Dr. Ismael Soriano M. Ph.D.
Gastroenterólogo I.G.B.J. Sucre
** Javier Montecinos P.
Gastroenterólogo Hospital San Juan de Dios, Tarija
RESUMEN.
La enfermedad por reflujo gastroesofágico se refiere al reflujo de contenido gástrico en cantidad suficiente al esófago para producir lesiones mucosas, síntomas o riesgo de complicaciones a largo plazo. El mecanismo productor es un número elevado de relajaciones transitorias del esfínter esofágico inferior, cuya causa es desconocida.
Se exacerba con el tabaquismo y la obesidad y aunque la infección por Helicobacter Pylori tiene cierto efecto protector, su erradicación no aumenta los síntomas de reflujo. No hay una herramienta diagnóstica de referencia y el tratamiento empírico con inhibidores de la bomba de protones es coste-eficaz, pero poco específico.
No existe en la actualidad un estándar oro en el diagnóstico inicial de la ERGE. Ante un paciente con síntomas de ERGE, el médico se encuentra con herramientas diagnósticas tradicionales como ser: el test empírico de tratamiento con IBP, la radiología contrastada con Bario, la cintigrafía gastroesofágica, las pruebas de provocación esofágica (en desuso), la endoscopía digestiva alta, la ultrasonografía esofago-gástrica, la monitorización ambulatoria del pH esofágico de 24 horas y la manometría esofágica.
Actualmente están a disposición de los gastroenterólogos nuevos métodos diagnósticos, entre los que podemos citar: el Sistema BRAVO de monitoreo del pH esofágico, la Impedancia Intraluminal de Multicanales (IIM) combinada con la pHmetría convencional de 24 Horas (pH-24).
Realizamos una revisión bibliográfica de los métodos de diagnósticos tradicionales y actuales para ponerlos a consideración y conocimiento del lector.
TEST EMPÍRICO DE TRATAMIENTO CON IBP.-
Su utilización se basa en la alta potencia antisecretora de los IBP. En un paciente con sospecha de ERGE, si los IBP consiguen controlar los síntomas de una manera rápida y eficaz y éstos reaparecen tras su suspensión, es muy probable que el paciente tenga ERGE. La ausencia de mejoría con el tratamiento debe hacer pensar en otros diagnósticos. Los IBP se deben mantener durante 2-4 semanas para síntomas típicos y entre 4 y 8 semanas para síntomas atípicos.
Su gran ventaja es la rentabilidad en términos de coste-eficacia respecto a otras exploraciones y el principal defecto es su baja fiabilidad diagnóstica debido a que el tratamiento antisecretor puede enmascarar otras patologías y al efecto placebo que puede influir en la respuesta terapéutica favorable.
El test de tratamiento empírico con IBP es la primera prueba que se debe realizar en todos los pacientes con síntomas de ERGE menores de 50 años, excepto en aquéllos con síntomas de alarma, en los que la endoscopia es de realización obligatoria.
RADIOLOGÍA CONTRASTADA CON BARIO.-
Este método tiene una eficacia de aproximadamente 26 a 96%. Sus principales ventajas son: una mayor disponibilidad en los centros médicos, descartar causas orgánicas asociadas al RGE provenientes del esófago, estomago y duodeno, nos permite analizar la deglución.
Entre sus desventajas podemos citar: resultados falsos positivos y falsos negativos, la exposición a la radiación.
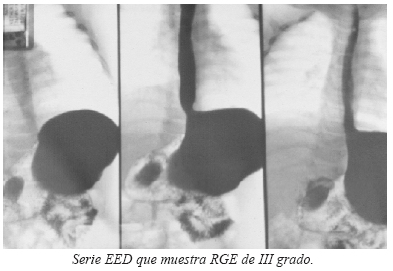
CINTIGRAFÍA GASTROESOFÁGICA.-
Valora fundamentalmente el reflujo de un material radiomarcado desde el estómago hacia el esófago, luego de haber sido deglutido.
Tiene una sensibilidad cercana al 86% (Kaul et al). Sus principales ventajas son: permite la valoración del reflujo alcalino, nos ayuda a estudiar la motilidad esofágica y puede determinar la presencia de aspiración pulmonar.
La evaluación cintigráfica del esófago es un estudio de tránsito simple, rápido, fisiológico y bien aceptado por los pacientes.
La cintigrafía de tránsito esofágico permite evaluar el grado de vaciamiento y reflujo de todos los segmentos del esófago en forma simultánea.
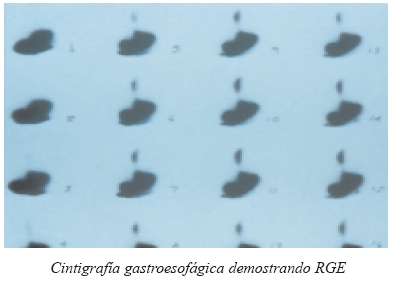
Este método debe ser realizado después de un ayuno preferentemente nocturno de 3 h.
La cintigrafía de tránsito esofágico tiene su indicación cuando la manometría y el estudio con bario no son diagnósticos, no están al alcance o los resultados no son concluyentes.
ENDOSCOPÍA DIGESTIVA ALTA.-
La identificación a través de una endoscopia de esofagitis es altamente específica de ERGE (95%), pero con una sensibilidad baja en torno al 50%. No olvidemos que la enfermedad esofágica no erosiva por reflujo actualmente está aumentando en incidencia. La reciente clasificación de Los Ángeles permite una mejor diagnóstico de la gravedad de la ERGE dado que se elimina la variabilidad interobservador.

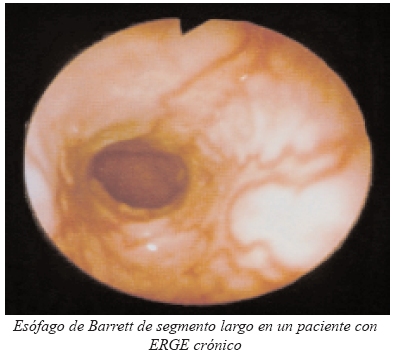
La endoscopia permite también la detección y tratamiento de complicaciones crónicas de la ERGE como son las estenosis pépticas y el esófago de Barrett.
Obviamente, la endoscopia digestiva alta está gravada por su coste, por la mala tolerancia a la exploración en algunos casos y, sobre todo, por su baja rentabilidad diagnóstica, ya que sólo se detecta esofagitis en el 35-50% de los pacientes con síntomas de ERGE. La toma de biopsias esofágicas en pacientes con ERGE no erosiva para detectar lesiones microscópicas (edema, eosinofilia, hiperplasia de las células basales e incluso aumento de los espacios intercelulares en microscopía electrónica) permanece actualmente en el ámbito de la investigación experimental.
Las indicaciones de endoscopia digestiva alta son:
Síntomas de alarma o atípicos en > 50 años.
- Tratamiento empírico con IBP sin respuesta.
- Sintomatología recurrente o recidivante.
- Valoración de la evolución de la enfermedad.
- Seguimiento y screening del esófago de Barrett.
ULTRASONOGRAFÍA INTRALUMINAL ESOFAGOGÁSTRICA.-
Los catéteres de ultrasonido intraluminal de alta frecuencia constituyen una herramienta útil, poco invasiva para el estudio sensorial y de la función motora del esófago.
Existen dos técnicas en la actualidad: la ultrasonografía endoscópica en que el transductor se monta al final del endoscopio y genera imágenes lineales y circunferenciales dependiendo de la rotación del transductor; y la ultrasonografía por sonda que se monta en catéteres de pequeño diámetro (1-3 mm) que se pueden instalar vía nasal lo que permite obtener información por períodos largos y combinarse con sondas de pH y manometría.
MONITORIZACIÓN AMBULATORIA DEL pH.-
El registro de pH de 24 h es reconocido como un examen con alta especificidad y sensibilidad en el diagnóstico y cuantificación de la exposición ácida del esófago.
Consiste en la introducción de una sonda de fino calibre a través de la nariz para alojarla 5 centímetros por encima del borde superior del EEI (identificado por manometría esofágica). Este catéter puede hacer mediciones del pH cada 10-15 segundos durante 24 horas, las cuales son enviadas a un aparato registrador externo que lleva el paciente en su abdomen a modo de cinturón. Permite establecer la correlación entre la aparición del reflujo y el inicio de los síntomas.
Se considera reflujo patológico todo aquél cuyo pH sea inferior a 4, dado que por debajo de este nivel la saliva pierde su capacidad de tamponar el pH ácido. Los registros aportados por la sonda y los datos del diario son analizados conjuntamente, donde los parámetros más valorables son: el número de episodios de reflujo, el número de episodios >5 minutos, el episodio más largo de reflujo, el porcentaje de tiempo con reflujo y el índice de puntuación combinada de DeMeester y Johnson (patológico si es superior a 14,7).
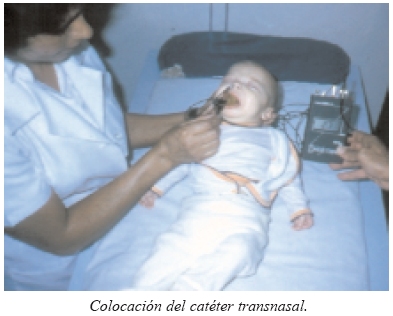
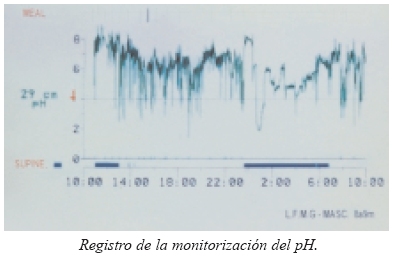
Sus indicaciones siguen vigentes desde su publicación en 1996 por la Asociación Americana de Gastroenterología la cual estableció parámetros respecto a su indicación.

MANOMETRÍA ESOFÁGICA
El estudio manométrico del esófago se realiza con el paciente despierto y sin sedación, manteniendo un ayuno previo de al menos 8 a 12 h.
Deben ser interrumpidos 24 h antes los fármacos que interfieren con la función normal del esófago tales como: los nitratos, bloqueadores de los canales del calcio, anticolinérgicos, proquinéticos y sedantes. Si éstos no pueden ser suspendidos debe dejarse consignado su uso en el informe.
El paciente debe ser sometido, previamente al examen, a un estudio endoscópico o radiológico del esófago que permitirá descartar patologías que dificulten o impidan el paso del catéter y que puedan alterar los resultados.
La manometría esofágica es el único examen capaz de establecer un diagnóstico de los desórdenes de la motilidad y de categorizarlos en primarios o secundarios a una variedad de desórdenes sistémicos.
Dado que la técnica posee baja especificidad y los desórdenes de la motilidad tienen baja prevalencia en pacientes sintomáticos, la American Gastroenterological Association (AGA) ha desarrollado guías de ayuda en la aplicación apropiada de la técnica.
Indicaciones para la Manometría Esofágica
- Diagnóstico de disfagia luego de descartar una obstrucción mecánica y se sospecha una acalasia.
- Localización del electrodo en la monitorización del pH de 24 h.
- Preoperatorio en pacientes que están considerados para cirugía antirreflujo.
Posibles indicaciones de la Manometría
- Evaluación preoperatoria en cirugía antirreflujo.
- Evaluación de disfagia en los pacientes que deben ser sometidos ya sea a cirugía antirreflujo o tratamiento por acalasia.
Manometría no indicada
- Diagnóstico o confirmación de ERGE.
- Como primer examen en el estudio del dolor torácico u otros síntomas esofágicos.
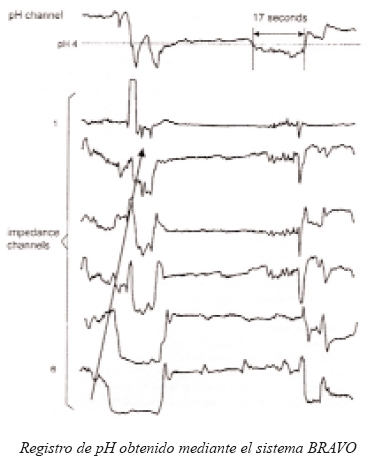
SISTEMA BRAVO DE MONITOREO DEL pH
Es un nuevo sistema inalámbrico de monitoreo del pH esofágico que fue recientemente aprobado por el FDA. Posee las siguientes ventajas:
- Por ser inalámbrico elimina la molestia y el estigma social del catéter nasal.
- El monitoreo esofágico puede extenderse por 48 horas.
- No necesita la realización inicial de la manometria para la detección de la localización del Esfínter Esofágico Inferior.
Como se trata de una cápsula controlada por radiotelemetría es posicionada por vía oral endoscopicamente 6 cm por encima de la línea Z.
Puede permanecer 48 horas monitoreando el pH esofágico, tiene la posibilidad de detectar reflujo que no haya sido caracterizado en las primeras 24 horas del estudio; esto suele ocurrir en hasta el 10% a 30% de los casos, tiene menor impacto sobre las actividades normales diarias, y por lo tanto representa una evaluación más fisiológica, al revés de lo que sucede con la prueba tradicional, lo cual puede ser factor de inducción de resultados falsos negativos.
Por otro lado, puede también ocurrir algunos efectos no deseables con la presencia de la cápsula en el esófago, tales son: falla en la adhesión de la cápsula en la mucosa esofágica; el procedimiento puede ser repetido, dolor torácico que en pocas ocasiones requiere la retirada de la cápsula sensación de la presencia de un cuerpo extraño en el esófago.
IMPEDANCIA INTRALUMINAL DE DOBLE CANAL (IIM).-
La impedancia intraluminal esofágica de canal múltiple (IIM) ha revolucionado nuestro conocimiento sobre las características del reflujo más allá de las limitaciones del control aislado del pH mediante pHmetría. La IIM permite definir elementos hasta ahora desconocidos como son las características del material refluido y el alcance del reflujo. Además facilita el estudio de factores directamente relacionados con la motilidad como la velocidad de progresión, el tiempo de aclara-miento y la motilidad sectorial. A este procedimiento se pueden asociar registros convencionales manométricos, de pH consiguiendo informaciones complementarias a las de los registros de impedancia de forma aislada.
La impedancia se define como la propiedad física consistente en la oposición que efectúa un determinado medio al paso de corriente eléctrica a su través. Dicho de otro modo, la impe dancia se puede considerar como el opuesto de la conductividad eléctrica. Su valor, cuya unidad es el ohmio (Ω), dependerá de las características fisicoquímicas de la materia (líquido, sólido, gaseoso, ionización) y de la superficie de contacto entre los electrodos y estas sustancias. De todo ello se derivan importantes implicaciones a nivel del conocimiento en modelos biológicos de la motilidad de distintos órganos, en especial de estructura tubular como el aparato digestivo. En ellos la movilidad del bolo alimentario podrá ser estudiada a través de sondas multidetector en distintas posiciones que nos indiquen la progresión del bolo por los cambios en la impedancia entre los distintos sectores. La mayor aportación de esta técnica se deriva de la capacidad no sólo de establecer las características del elemento “móvil” (tipo, velocidad) sino también el sentido de su progresión (anterógrado-retrógrado) a tiempo real, la distancia recorrida y el comportamiento mecánico del tubo digestivo circundante (medidas de aclarado y ausencia de propulsión segmentaria).
El registro de impedancia nos ofrecerá un registro temporal continuo de las medidas de resistencia eléctrica del entorno existente entre los detectores situados en la longitud de la sonda. Una vez conocidas las medidas de impedancia de elementos como el aire (> 7.000 Ω), líquidos no iónicos (< 1.500 Ω) e iónicos como el jugo gástrico (< 200 Ω), se obtendrán patrones típicos a través de sonda que demostrarán el paso del bolo alimentario. Así, de forma característica, distinguimos cinco fases: la I representa la impedancia basal del esófago sin contenido, la II corresponderá a un ascenso rápido sobre la línea de base que representa l a entrada de aire procedente de la deglución, la III con caída rápida denota la entrada del bolo (que se mantendrá mientras esté presente), la IV indicará la contracción esofágica con evacuación del alimento y la V indica la vuelta al estado basal. Todo ello nos permite analizar hechos tan importantes en motilidad como el conocer el tiempo real de progresión del bolo, la velocidad del mismo, las características y alcance del reflujo y las alteraciones de propulsión segmentarias o generalizadas.
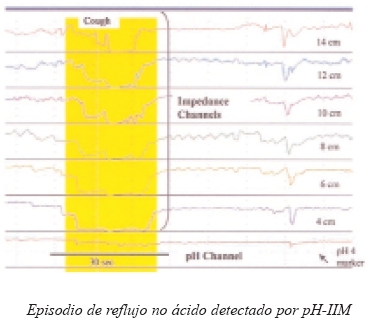
Desde los primeros trabajos en el año 1991 de Silny y cols., la IIM ha experimentado una gran progresión en el conocimiento de los patrones de motilidad normal y anormal tanto en el niño como en el adulto. Ello ha permitido ampliar nuestro conocimiento en la patología motora del tubo digestivo, y en especial de la esofágica, realizando un complemento perfecto a técnicas como la phmetría y manometría, caracterizando nuevas entidades como el reflujo moderadamente ácido (medición de reflujo por IIM con descenso de al menos 1 punto en el pH esofágico siempre por encima de 4), reflujo no ácido (existencia de reflujo por IIM sin fluctuación del pH esofágico) y re-reflujo (existencia de un nuevo episodio de reflujo cuando todavía el detector de pH no ha normalizado el registro por encima de 4, este factor hace imposible por el observador la distinción de dos reflujos separados en la pHmetría convencional).
La información a nivel cualitativo y cuantitativo sobre las características del reflujo que nos aporta la IIM ha revolucionado nuestro conocimiento sobre la enfermedad por reflujo gastroesofágico (ERGE). Podemos considerar hoy en día a la IIM asociada a la pHmetría como el patrón oro en el estudio de la ERGE. En adultos está demostrado por técnicas de pH-IIM que el número de reflujos entre un paciente con sintomatología típica de reflujo y un individuo asintomático es similar, pero que el primero presenta una mayor proporción de reflujos ácidos que el segundo. También conocemos que en pacientes con sintomatología refractaria a inhibidores de la bomba de protones (IBP) o con sintomatología atípica (respiratoria, laríngea) sólo en un 20% de los casos encontraremos un mal control del reflujo ácido, y que hasta en un 40% de los pacientes apreciaremos reflujo de características no-ácidas, con buena correlación con la clínica. Este hecho nos permite cambiar la actitud terapéutica hacia otras opciones como cirugía, sucralfato, baclofeno o la modificación de la pauta actual de consumo de IBP que efectúe el paciente, para lo cual y sin la determinación de estudios funcionales como la IIM no se hubieran podido adoptar. Se han propuesto algoritmos diagnósticos para la ERGE donde la pH-IIM ocuparía el lugar actual de la pHmetría aislada.
Es previsible que en los próximos años la impedancia esofágica multicanal asociada a la pHmetría conforme uno de los métodos de elección en la enfermedad por reflujo gastroesofágico, especialmente en los casos de refractariedad a los tratamientos habituales, una vez definidas de forma clara las implicaciones clínicas que tienen acontecimientos como el reflujo no ácido o moderadamente ácido.
BIBLIOGRAFÍA RECOMENDADA
1. Ulysses Fagundes Neto. Universidade Federal de São Paulo Disciplina de Gastroenterología Pediátrica. Reflujo Gastro-Esofágico, Nuevos Métodos Diagnósticos. “Transito retrógrado intermitente del contenido gástrico en dirección al esófago”.
2. Rev. esp. enferm. dig. v.100 n.2 Madrid feb. 2008. Revista española de gastroenterología. [ Links ]
3. Ergun GA, Kahrilas PJ. Clinical applications of esophageal manometry and pH monitoring.Am J Gastroenterol 1996; 91: 1077-89. [ Links ]
4. Pandolfino JE, Karhilas PJ. Prolonged pH monitoring: Bravo capsule. Gastrointest Endosc Clin N Am 2005; 15: 307-18. [ Links ]
5. Mainie E,Tutuian R, Shay S, Vela M, Zhang X, Sifrim D, et al. Acid and non-acid reflux in patients with persistent symptoms despite acid suppressive therapy. A multicenter study using combined ambulatory impedancepH monitoring. Gut 2006; 23. [ Links ]
6. J. Molina Infante, M. Fernández Bermejo, B. Pérez Gallardo, G. González García, J.M. Mateos Rodríguez, P. Robledo Andrés. Enfermedad por reflujo gastroesofágico. Revisiones de la Unidad de Aparato Digestivo. Hospital San Pedro de Alcántara. Cáceres. [ Links ]
7. Vergara María T. “Laboratorio en los transtornos motores del esófago”. Gastr Latinoam 2005; Vol 16, Nº 2: 109-114.
8. British Society of Gastroenterology (BSG). Guidelines for oesophageal manometry and pH monitoring. Clinical Practice. [ Links ]
9. Ravinder K, Liu M, Liu J. Ultrasonograpy. En Schuster M, Crowell M, Koch eds. Atlas of Gastrointestinal Motility in health and disease. London BC Decker Inc 2002: 111-21. [ Links ]
10. Mittal R, Liu J, Puckett Let al. Sensory and motor function of the esophagus: Lessons from ultrasound imaging. Gastroenterology 2005; 128: 487-97. [ Links ]
11. Mariani G, Boni G, Barreca M et al. Radionuclide gastroesophageal motor studies. J Nucl Med 2004; 45: 1004-28. [ Links ]
12. Shay S. Esophageal impedance monitoring: the ups and downs of a new test. Am J Gastroenterol 2004; 99: 1020-2. [ Links ]
13. López Alonso M, Moya MJ, Cabo JA, Ribas J, Macias MC, Silny J, et al. Acid and non-acid gastro-esophageal reflux in newborns. Preliminar results using intraluminal impedance. Cir Pediatr 2005; 18 (3): 121-6.
14. Wenzl TG. Evaluation of gastroesophageal reflux events in children using multichannel intraluminal electrical impedance. Am J Med 2003; 115 (Supl. 3A): 161S-5S. [ Links ]